Боли в голове после операции на глаза

Лазерная операция на глазах — это малоинвазивная процедура, при которой повреждения органов зрения минимальны. Однако любое оперативное вмешательство может вызвать осложнения. Есть и побочные эффекты после лазерной коррекции, которые беспокоят почти каждого пациента. Что делать, если появляются сильные боли в послеоперационный период?
Техника лазерной коррекции зрения
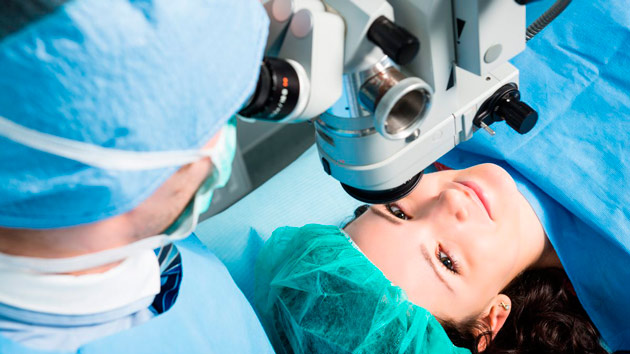
Лазерные операции на глазах по восстановлению зрения проводятся всегда амбулаторно. Коррекция дефекта рефракции длится примерно 10-15 минут на одном глазу. Длительность процедуры определяется степенью зрительной патологии и методом, с помощью которого выполняется корректировка. Методик сегодня достаточно много. Все они схожи по технике. Условно все виды лазерных процедур по исправлению рефракционных нарушений можно разделить на операции с удалением поверхностного роговичного слоя и процедуры с сохранением эпителиального слоя роговицы.

В обоих случаях корригирование сопровождается повреждением роговицы. Хирург микрокератомом или лазерным лучом отделяет верхний слой роговой оболочки путем ее иссечения или соскабливания, чтобы получить доступ к ее внутренним слоям, кривизна которых будет корректироваться. Далее врач направляет на глаз лазерный луч, который испаряет ткани роговицы и придает ей правильную форму. На завершающем этапе операции роговичный лоскут, ранее отодвинутый в сторону, расправляется на прооперированном участке глаза. Если лоскут удалялся, на роговицу для ее защиты от попадания бактерий устанавливается защитная бандажная линза, которая помогает поврежденным тканям заживать быстрее.
Боли после лазерной коррекции зрения: почему возникают и что делать?
После лазерной операции существует ряд ограничений, который необходимо строго соблюдать. Благодаря этому удастся избежать осложнений и ускорить процесс восстановления. В первые несколько дней после процедуры прооперированный может испытывать дискомфорт в виде боли, рези, жжения в глазах. Осложнениями они не являются, это побочные эффекты, которые проходят через 3-5 дней. Иногда они проходят в первые же сутки. Все зависит от того, по какой методике была выполнена процедура, и от физиологических особенностей каждого пациента. Их нужно закапывать в течение 14 дней ежедневно по 2-3 раза после операции. Офтальмологические капли назначает окулист.
Помимо боли, после лазерной коррекции пациента может беспокоить слезоточивость или сухость глаз, светобоязнь, ощущение присутствия инородного тела на роговице и пр. Серьезной опасности эти симптомы не представляют. В первые дни после операции необходимо наблюдаться у врача, который будет следить за восстановлением глаз и контролировать все возможные риски.
Хорошо видеть человек может уже спустя 2-3 дня после коррекции зрения. После операции некоторые пациенты приходят на первый осмотр с жалобами на размытое изображение и светобоязнь. Однако через несколько дней это проходит. В дневное время на улице следует надевать солнцезащитные очки. Это поможет избавиться от фотофобии, которая также сопровождается болевыми ощущениями. Покинуть клинику можно самостоятельно. За руль автомобиля лучше не садиться. От вождения желательно отказаться на две недели, на протяжении которых нужно использовать капли. Окончательно зрение восстановится через 2-4 недели.
Боль, которая беспокоит в период реабилитации, обычно носит умеренный характер. Сильные боли возникают по другим причинам. Если болевые ощущения не снимаются лекарствами, беспокоят практически постоянно, мешают спать и жить полноценно, терпеть их не рекомендуется. Сразу запишитесь на прием. Возможно, лазерная коррекция зрения вызвала осложнения, выявить которые необходимо своевременно.
Сильные боли после лазерной операции — что делать?
Осложнения после лазерной коррекции зрения — крайне редкое явление, однако полностью от них никто не застрахован. Чаще всего они являются следствием несоблюдения пациентом предписаний врача. Глазные боли бывают при следующих осложнениях:

- смещение роговичного лоскута;
- синдром «сухого глаза»;
- кератит.
Рассмотрим эти осложнения подробнее и узнаем, почему они возникают.
Смещение роговичного лоскута после операции
В первые две недели после лазерной операции запрещено прикасаться к глазам руками, тереть и чесать их. Это может привести к смещению лоскута. Часто такое бывает в результате травмы. Сопровождается смещение болью, ухудшением зрения, слезотечением. Лечится это осложнение с помощью повторной операции. Хирург расправляет складки смещенного эпителиального слоя, удаляет лишние ткани, обрабатывает глаз раствором, устанавливает лоскут на прежнее место и накладывает бандажную линзу.
После этого придется снова закапывать в глаза капли. При смещении лоскута есть риск попадания под него бактерий. Из-за этого может возникнуть инфекционное заболевание.
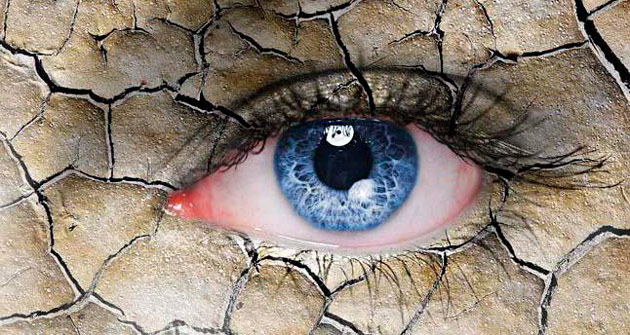
Синдром «сухого глаза» после лазерной операции
Кривизна роговицы исправляется с помощью лазера. Он испаряет ее клетки. Само воздействие лазера на глаз длится не более 2 минут, а иногда и меньше минуты, но за это время роговица получает легкий ожог. Естественной защитой организма при ожоге глаза становится повышенное выделение слезной жидкости, из-за чего возникает ее дефицит. Это и приводит к развитию синдрома. Обычно он проходит быстро. Его симптомы снимаются увлажняющими каплями.
Иногда признаки синдрома появляются через месяц после операции. Происходит это вследствие того, что человек не соблюдает рекомендации врача, проводит много времени за компьютером или перед телевизором. В первый месяц после коррекции необходимо избегать нагрузки на органы зрения. После операции лучше недели на две совсем отказаться от гаджетов.
Как отличить синдром «сухого глаза» от обычных побочных эффектов, которые были описаны выше? Он сопровождается следующими симптомами:
- пациенту кажется, что в глазу находится инородное тело — соринка, ресница;
- зуд и жжение;
- покраснение глаз и кожи век;
- слезотечение, при котором слеза попадает в носовую полость;
- фотофобия, затуманивание зрения;
- боль в глазах.

После лазерной операции пациент должен посещать окулиста достаточно часто, поэтому синдром обычно выявляется вовремя. Лечится он препаратами, которые заменяют слезу, то есть увлажняющими каплями.
Из-за чего возникает кератит после лазерной коррекции зрения?
После лазерной коррекции зрения может развиться диффузный ламеллярный кератит (ДЛК). Это очень редкое заболевание, точные причины его возникновения после лазерной операции неизвестны. При этом проявиться ДЛК может через несколько недель и даже через 3-4 месяца после коррекции. Из-за этого и сложно установить его причины. Провоцирующими факторами являются:
- смещение лоскута;
- образование рубцов;
- попадание под лоскут микробов;
- аллергическая реакция на лекарственный препарат.
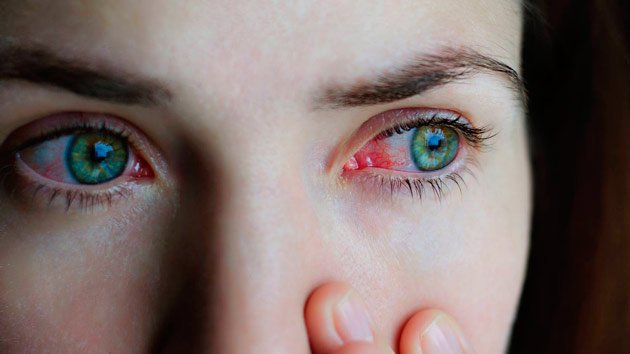
Кератит — это воспаление роговицы. Один из симптомов данной болезни — болевые ощущения в глазах. Иногда они распространяются по всей голове. Также диффузный ламеллярный кератит сопровождается:
- гиперемией — переполнением сосудов кровью;
- выраженным воспалительным процессом;
- наличием рубцов на роговой оболочке;
- отложением липидов и солей на поверхности роговицы.
Большую часть из этих признаков можно обнаружить только в ходе обследования. Пациент обращается с жалобами на боль, врач проводит первичный осмотр и назначает другие методы исследования:
- визометрию;
- флюоресцентную ангиографию;
- биомикроскопию;
- биопсию роговой оболочки.

Лечится ДЛК с помощью лекарств и операции — в зависимости от тяжести заболевания. Если лоскут смещен, образовались складки, требуется хирургическое вмешательство. Для снятия воспаления назначаются стероиды. Если роговица мутнеет, объем их увеличивают. Способ лечения зависит от многих факторов. Кератит может быть осложнен астигматизмом, инфекционной глазной болезнью и другими офтальмопатологиями. В любом случае кератит запускать опасно. Он приводит к сильному снижению зрительных функций.
Перед лазерной операцией пациент проходит тщательное обследование. За двое суток до процедуры ему придется отказаться от спиртосодержащих напитков. В день коррекции нельзя наносить на кожу лица макияж и крема. После процедуры необходимо также неукоснительно следовать предписаниям офтальмолога. При их соблюдении вероятность возникновения неприятных последствий ничтожно мала.
Главное преимущество лазерной коррекции зрения в этом и заключается. Врач контролирует все возможные риски. В связи с этим наличие гипотетических осложнений не должно пугать человека и становиться поводом для отказа от операции. При появлении боли и иных неприятных симптомов, которые начинают возникать после лазерной процедуры, обратитесь в больницу.
Источник
171 просмотр
22 марта 2020
Здравствуйте, после проведенной брахитерапии по поводу меланомы хориоидеи правого глаза сильные боли как в самом глазу, так и в области лба, виска, уха, темени. Боли пульсирующие. Сильная светобоязнь. После операции прошло 4 недели, на протяжении 4 недель капал неванак, мидримакс и корнегель. Скраю глаза, ближе к виску постоянно присутствует пульсирующий свет, наподобие мерцающей лампочки, а иногда проскакивают “горящие сферы”. К самом глазу иногда возникают спазмы, буд-то иглу воткнули со стороны глазницы. Поле зрения сильно упало, изображение размыто. Через две недели после операции произошел гемофтальм.
Возраст: 44
Хронические болезни: ИБС, ПИКС, нестабильная стенокардия, Меланома хориоидеи правого глаза
На сервисе СпросиВрача доступна консультация офтальмолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Офтальмолог, Окулист
Здравствуйте. Диагноз меланома непростой и операция тоже имеет свои особенности. Искры, выпадения полей зрения и ухудшение зрения это к сожалению симптомы меланомы. Полностью все восстановить невозможно.
Болевой синдром может указывать на повышение ВГД, что часто бывает после брахитерапии. Обязательно измерьте ВГД и сделайте контроль УЗИ глазного яблока и ретробульбарного пространства.
Александр, 22 марта
Клиент
Вера, добрый день!
Спасибо Вам большое за ответ. После операции прошел ровно месяц. Мне казалось, что за такое время организм должен был восстановиться. Да, понятно, лучевая реакция и скорее всего ещё воздействие на весь организм облучения. После выписки мне уже два раза делали УЗИ, смотрели опухоль. Через неделю после выписки она немного увеличилась по сравнению с размерами до операции, а через три недели, немного уменьшилась, но в дооперационные размеры пока не вернулась. Как сказали врачи, реакция ещё идёт и отек пока нарастает. Но порой такие необычные ощущения возникают в пространстве за глазом, то острая пронизывающая боль, то буд-то глаз взяли в руку и как мячик давят и отпускают, то щекотка такая, что не стерпеть, то, буд-то кто ползает. Я прочитал, что при подшивании аппликаторов вытаскивали глаз, подрезали мышцы, но в методичке написано, что в течение месяца боли должны были сойти на нет, чего пока не произошло. Напрягают боли в теменной и затылочной части, не могу понять, почему там болит. Обезболивающие практически не принимаю по причине проблем с сердцем. За все время три укола сделали, причем два в больнице между и сразу после операции.

Офтальмолог, Окулист
Понимаю Вас.
Окончательно результат БТ оценивается через 18-24 мес. Т.е к этому времени опухоль должна уменьшиться на 50% от первоначального размера. Сейчас очень мало времени прошло для оценки. Но контроль УЗИ все равно вам будут делать каждые 3-4 мес для того, чтобы не упустить прогрессирование и появление метастазов близжайших к глазу.
Что касается боли-лучевая реакция стихает спустя 6-8 недель. У кого то больше, у кого то меньше. Плюс надо учитывать индивидуальные особенности организма и болевой порог.
Можно при сильных болях пользоваться нпвс как местно в виде капель, так и системно-таблетки.
И на след приеме попросите измерить внутриглазное давление.
Александр, 22 марта
Клиент
Вера, благодарю вас! Удачи вам и крепкого здоровья. Обязательно попрошу
Оцените, насколько были полезны ответы врачей
Проголосовало 2 человека,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Головные боли
Как лечить?
Почему болит голова после операции на глаза
Наверное, нет на свете боли более упорной и невыносимой, кроме головной. Конкуренцию ей может составить разве что боль зубная.
Доказано, что болевой синдром при цефалгии (головной боли) является едва ли не самым сильным. Головная боль в области глаз переносится еще тяжелее. Этот симптом может сопутствовать как безобидным состояниям, так и грозным заболеваниям.
Именно по этой причине следует лучше узнать об этом коварном проявлении.
Болит голова в области глаз: причины
В сознании среднестатистического обывателя, не обремененного медицинскими познаниями, головная боль ассоциируется с гриппом и простудой, переутомлением. Между тем, причин того, почему болит голова в области глаз можно насчитать не один десяток. В каждом случае лечение будет своим. Какие же существуют причины головной боли в области глаз:
• Повышение внутричерепного давления. В нормальном состоянии мозг человека находится в особой жидкости — ликворе. В результате патологических процессов ликвора может стать слишком много. Поскольку пространство черепа ограничено, это вызывает повышение внутричерепного давления. Такое состояние вызывает интенсивную боль в области глаз.
• Мигрень. Еще одна распространенная причина боли в области глаз. При мигрени боль локализуется в одной части головы. Характеризуется высокой интенсивностью.
• Усталость. В результате длительных нагрузок может возникнуть головная боль. Особенно справедливо сказанное для лиц, занятых умственным трудом и тех, кто перенапрягает органы зрения (например, для офисных работников и др.). Цефалгия возникает в результате спазма сосудов, питающих мозг.
• Травма. В медицинской практике травмы мозга встречаются повсеместно. Обычно речь идет о гематомах, сдавливающих мозговые структуры.
• Опухоли головного мозга. Как и в случае с гематомами, вызывают компрессию мозга и, как итог, проявляются сильной болью.
• Инсульт. Встречается, преимущественно, у лиц старшего возраста. Однако и молодые люди не застрахованы от этого тяжелого состояния.
• Простуда, ОРВИ. Характеризуется болями в области глаз и лба.
• Аневризма. Представляет собой сосудистую патологию.
• Заболевания, не имеющие отношения к мозгу, вроде гайморита. В этом случае источник боли лежит за пределами черепной коробки.
• Глаукома. Опасное и крайне тяжелое заболевание, медленно приводящее к слепоте. При глаукоме внутриглазное давление повышается, срабатывает обратная связь: не глаза болят из-за головы, а голова из-за глаз.
• ВБН (вертебробазилярная недостаточность). Возникает по причине недостаточности мозгового кровообращения.
Причины того, почему болит голова в области глаз, многообразны. Определить причину боли можно только по результатам диагностических мероприятий. Наиболее частыми источниками дискомфорта (на них приходится до 80% всех обращений к врачу) являются:
Мифы о головной боли в области глаз
Как и любое патологическое (а порой и естественное) состояние, головная боль, локализованная в области глаз, окружена массой мифов. Вот лишь некоторые из наиболее распространенных.
1) Если головная боль не проходит после приема таблеток — стоит задуматься о раке мозга. На самом деле причин, по которым головная боль не проходит даже после таблеток может быть много: резистентность состояния (например, при кластерных головных болях, при мигренях), неправильно подобранные препараты и т.д. К тому же онкологическое поражение мозга проявляется не только болью, но и десятками других признаков.
2) Когда болит голова — болит сам головной мозг. Это неправда. Мозговое вещество болеть не может, болит мозговая оболочка.
3) Если болит голова и глаза — это глаукома. Также не верно. Разумеется, такое грозное заболевание, как глаукома может вызывать описываемый тип цефалгии, но те же симптомы характерны и для мигрени.
4) Головная боль всегда свидетельствует о тяжелом поражении мозга. Сравнительно безопасные состояния, вроде переутомления также могут приводить к головной боли. Это лишь миф.
Существуют и другие мифы. Однако именно с такими установками пациенты приходят к лечащему специалисту. Не стоит всерьез относиться к подобным «байкам». Однако и говорить, что боль пройдет самостоятельно также не стоит. Речь может идти о довольно серьезных болезнях, особенно, если симптом наблюдается постоянно или периодически. Разобраться поможет только врач.
Симптоматика
Для дифференциальной диагностики важно знать, как проявляются те или иные заболевания, которые сопровождаются головной болью в области глаз.
• Глаукома. Встречается чаще всего у лиц старше 40 лет. При остром приступе глаукомы наблюдаются:
o Снижение зрения.
o Нарушенная реакция зрачков на свет.
o Интенсивные боли в области лба, переносицы, самих глаз. Болевой синдром пульсирующий, острый.
Такая болезнь, как глаукома, может протекать совсем тихо. Тем опаснее она становится.
• Повышение внутричерепного давления (внутричерепная гипертензия). Характеризуется сильными болями в области глаз, резями и жжением в самих глазах. Самостоятельным заболеванием не является. Может быть последствием опухоли мозга, внутричерепной гематомы, гидроцефалии и т.д.
• Мигрень. Для мигреней характерен односторонний характер болей, возможно появление т.н. «ауры», когда в глазах летают «звезды», «мушки» и др. Боли интенсивные, пульсирующие, отдают в глаз с пораженной стороны.
• Кластерные головные боли. Встречаются исключительно редко. Однако сопровождаются крайне интенсивными болями с одной стороны. Сила дискомфорта настолько велика, что зафиксированы суицидальные попытки.
• Инсульт. Сопровождается неврологическими нарушениями (спустя несколько часов).
• Переутомление. Представляет собой нормальное физиологическое явление. Боль переутомления похожа на тугой обруч, стягивающий голову. К счастью, чтобы такая боль прошла, достаточно отдохнуть.
Остальные состояния и болезни встречаются редко и не представляют диагностической сложности.
Диагностика
С точки зрения диагностики головная боль — настоящий кладезь вопросов, на которые следует найти ответ. Первое, что должен сделать пациент — отправиться в больницу. Первый врач, к которому рекомендуется обратиться — терапевт. Он даст необходимые указания и направления. Головная боль — это настолько распространенный симптом, что речь может идти о чем угодно. Поэтому и перечень специалистов весьма широк:
• Врач-невролог. Занимается проблемами с нервной системой. Чаще всего, лечение головной боли — его «епархия».
• Врач-кардиолог. Боли в голове в области глаз могут быть проявлением гипертонической болезни.
• Врач-офтальмолог. Лечит глаукому.
• Нейрохирург. При обнаружении объемных образований головного мозга показана его консультация.
Диагностика начинается еще в кабинете врача, когда специалист в белом халате задает вопросы о жалобах пациента. Это сбор анамнеза. Он необходим для постановки первичного диагноза. В дальнейшем приходит очередь инструментальных исследований.
• Золотым стандартом в деле диагностики причин цефалгии является МРТ или КТ. Эти методы позволяют в деталях увидеть состояние головного мозга, выявить новообразования, оценить состояние сосудов и т.д.
• Энцефалограмма дает возможность оценить функциональную активность мозга.
• Допплерография сосудов шеи. Необходима, чтобы выявить нарушения кровотока в вертебробазилярном бассейне.
Обычно этих способов достаточно для постановки точного диагноза.
Болит голова в области глаз: что делать
Все люди, которые хоть раз переживали головную боль, задаются вопросом: «Когда болит голова в области глаз что делать?» На этот закономерный вопрос существует однозначный ответ: устранять первопричину. Устранять один лишь симптом — дело неблагодарное, основной процесс продолжится. Поэтому-то так важно при регулярных головных болях обращаться к врачу. А для облегчения состояния нужно уметь оказывать себе и другим первую помощь.
Хорошо помогают для ослабления боли:
• Холодный компресс на лоб и глаза.
• Смена положения тела (помогает при застойных явлениях в сосудах шеи).
Разумеется, если речь идет о заболеваниях, эти методы не помогут, необходимы препараты. В этом случае до посещения врача можно выпить таблетку спазмолитика и/или анальгетика (Нурофен, Новиган, Кеторол и др.).
Лечение, как уже сказано, направлено на устранение первопричины. Врачи назначают противомигренозные препараты, анальгетики, спазмолитики (для снятия спазма сосудов), препараты против гипертонии и др. Конкретные наименования подбирает профильный специалист. Самостоятельно заниматься лечением категорически не следует.
Головная боль может быть временным неудобством, а может стать предвестником серьезных проблем со здоровьем. В любом случае рекомендуется обратиться к врачу в самые короткие сроки.
Боли в глазах после лазерной коррекции зрения
При лазерной коррекции зрения срезают верхний лоскут роговицы.
Поэтому пациент может испытывать боль, дискомфорт, которые являются нормальными в период первых нескольких суток после операции.
Если боль сохраняется более продолжительное время, необходимо незамедлительно обращаться к врачу-офтальмологу. Это может быть симптомом осложнений, которые образовались в результате процедуры. Чем раньше их устранить, тем выше возможность полного восстановления глазных яблок.
Причины
Существуют физиологические и патологические причины развития боли после лазерной коррекции зрения. В первом случае симптом быстро уходит, так как глазные яблоки восстанавливаются. Если боль вызвана патологическим фактором, врачу необходимо выявить первопричину с помощью диагностических тестов, назначить необходимое для пациента лечение.
Боль сразу после операции
Во время хирургического вмешательства пациенту закапывают в глаза раствор, на время устраняющий все ощущения в глазах . Это анестезирующее средство. Оно действует в течение 1-2 часов. После завершения действия препарата глаза пациента начинают печь, болеть, слезиться. Это временное явление, которое вызвано тем, что на роговице был произведен на разрез.
Чаще всего такая боль сохраняется в течение первых суток, к вечеру проходит. Существуют пациенты с повышенной чувствительностью глаз, в этом случае боль может сохраняться до 5 суток. По истечению времени она должна полностью устраниться. Если этого не произошло, врач должен искать другую причину.
Безоперационное лечение глаз за 1 месяц.
Смещение роговичного лоскута
Для восстановления функции зрения пациенту разрезают роговицу при помощи хирургического скальпеля или лазера. В первом случае боль будет неизбежной, так как это устаревшая методика, которая приводит к сильной деформации тканей.
Если врач применял лазер, образуется тончайший лоскут, поэтому снижается риск возникновения продолжительной боли.
После завершения оперативного вмешательства врач рассказывает пациенту, что глаза нельзя чесать, тереть, так как роговичный лоскут должен соединиться со структурой глаза на молекулярном и клеточном уровне. Если пациент нарушил это правило, роговичный лоскут смещается. Такое состояние может возникнуть вследствие удара, травмы. Образуются дополнительные клинические симптомы:
Если роговичный лоскут был смещен, пациенту назначается дополнительная хирургическая операция. Врач восстанавливает положение роговицы, устанавливает ее на необходимое место. Сверху накладывается бандажная линза.
Так как при смещении лоскута повышается риск распространения бактериальной инфекции внутри глазного яблока, человеку дополнительно назначают антибактериальные капли и противовоспалительные средства.
Синдром сухого глаза
Целостность глазного яблока нарушается, так как необходимо наложение вакуума. Он сохраняет внутреннюю структуру глаз на месте. Но при его использовании разрушаются эндотелиальные клетки роговицы, которые ответственны за сохранение слезной пленки на поверхности глаз . Дополнительным негативным действием является использование лазера для прижигания. Это может вызвать ожог, особенно если он был использован свыше необходимого времени.
Образуется повышенная сухость глаз. Это дополнительно травмирует роговицу, на ее поверхности образуются микротравмы и трещины. У пациента появляется следующая клиническая симптоматика:
- высушенные глаза;
- резь, боль, в дневное и ночное время;
- покраснение;
- в осложненных случаях кровоизлияния на поверхности роговицы;
- повышенная чувствительность на действие яркого света.
Часто патологическая симптоматика появляется не сразу, а с течением времени. Необходимо сразу обращаться к врачу . Он назначит увлажняющие капли, которые будут способствовать нахождению слезной пленки на роговице продолжительное время. В период лечения рекомендуется снизить количество времени, проведенного перед телевизором, планшетом, телефоном, компьютером.
Кератит
Осложнение в виде воспаления роговицы происходит редко. Это вызвано тем, что поверхностная структура этой области была повреждена . Осложнение развивается не сразу, а в течение некоторого времени, чаще всего через 2-3 месяца.
В группу риска развития кератита входят следующие категории пациентов:
- имеющие рубцы на роговице;
- зараженные бактериальной инфекцией;
- пациенты со смещением лоскута роговицы;
- страдающие аллергической реакцией на один из компонентов лекарственных средств, назначенных после операции.
У пациента появляется следующая клиническая симптоматика:
- сильная отечность и покраснение роговицы;
- формирование рубцовой ткани на роговице;
- образование инородных отложений на поверхностной структуре глаза, например, классификация, жировые вкрапления.
Лечение производят с помощью стероидных и нестероидных противовоспалительных средств. Если они не помогают, проводят дополнительную хирургическую операцию для устранения причины воспаления.
Что делать при возникновении глазной боли после коррекции
Если глазная боль возникла в течение первых нескольких суток после операции, к врачу можно не обращаться . Рекомендуется выпить обезболивающее средство, если у человека наблюдается повышенная чувствительность глаз.
Если же боль сохраняется после 5 суток, рекомендуется не проводить самолечение. Незамедлительно обращаются к врачу . Он проведет диагностические тесты, которые позволят выявить первопричину состояния. Только после этого врач назначит необходимую терапию.
Полезное видео
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря.
Источник