Болит голова после пансинусита

Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
Общие сведения
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.
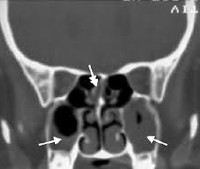
Пансинусит
Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа и синусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования. Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.

КТ ППН. Полипозный пансинусит. Отек слизистой оболочки верхнечелюстных пазух (красная стрелка), полиповидные образования в в/челюстных пазухах (синяя стрелка), выраженное снижение пневматизации полости носа (зеленая стрелка).
Патогенез
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.

КТ ППН. Этот же пациент. Диффузное снижение пневматизации ячеек решетчатого лабиринта (синяя стрелка), гиподенсный отек слизистой оболочки сфеноидальных пазух (красная стрелка).
Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения. Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
- Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.

КТ ППН. Этот же пациент. Диффузное снижение пневматизации обеих лобных пазух, справа с гиперденсными включениями (желтая стрелка).
Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
- Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
Источник
Рассказывает Ираклий Якобашвили, оториноларинголог, к.м.н.
Острый синусит – это инфекционное заболевание, которое характеризуется воспалением слизистой оболочки внутри придаточных пазух носа, и длится до 4 недель. Является чрезвычайно распространенным заболеванием у детей и взрослых. Оно может возникать в результате вирусной или бактериальной инфекции. В случае вируса специальное лечение не требуется, бактериальная же инфекция протекает более тяжело и требует медикаментозной терапии. Препараты назначаются строго врачом.
Носовые пазухи – это полости, расположенные в черепе, заполненные воздухом и покрытые внутри слизистой оболочкой. Их функция заключается в согревании, очищении и увлажнении воздуха, поступающего при вдохе, а также в защите от повреждений головного мозга и глазных яблок. В дополнении к этому, они защищают нас от вирусов и бактерий и придают нашему голосу индивидуальность.
Однако в некоторых случаях они сами становятся очагами инфекции. Это происходит, когда закрываются выводные протоки носовых синусов, которые соединяют их с носовой полостью (например, из-за полипов при полипозном синусите).
Пансинусит – одна из форм острого гнойного синусита. При пансинусите воспаляются сразу все придаточные пазухи черепа, что сопровождается накоплением в них большого количества гноя и слизи. Это парные (левые и правые) верхнечелюстные, клиновидные, решетчатые и лобные пазухи (Рис 1.).
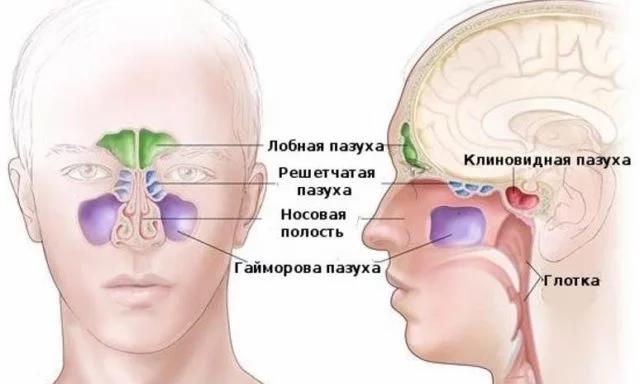
Рис. 1. Анатомия придаточных пазух носа
Такой вариант воспалительного процесса наиболее тяжелый, несет больше рисков осложнений (в том числе воспаления мозговых оболочек – менингита), особенно у пациентов со сниженным иммунитетом, и чаще склонен переходить в хронический процесс. Одна из важных особенностей заболевания – это то, что оно может быстро (в течение 1-2 дней) развиться после обычной острой вирусной инфекции (ОРВИ).
Симптомы пансинусита
Симптомами острого пансинусита могут быть:
- головная боль, чувство тяжести в голове,
- боль в области лица, особенно при наклонах головы,
- заложенность носа,
- большое количество густых желто-зеленых выделений из полости носа,
- стекание отделяемого по задней стенке глотки (постназальный затек),
- снижение обоняния,
- боль в области зубов верхней челюсти,
- слабость,
- заложенность в ушах.
Однако ни один из этих симптомов не является исключительным для острого пансинусита, диагноз может быть установлен только врачом после обследования.
Диагностика пансинусита
Одним из основных критериев для установления диагноза пансинусит является сохранение вышеизложенных жалоб более 10 дней. Другой важный фактор – повторное ухудшение состояния пациента после первоначально наметившегося улучшения.
Методами выбора при диагностике острого пансинусита являются:
- компьютерная томография (КТ) придаточных околоносовых пазух,
- эндоскопическое исследование полости носа.
Дополнительные методы диагностики:
- общий анализ крови,
- С-реактивный белок,
- назальная цитология,
- посев экссудата из среднего носового хода или просвета пазухи.
Лечение острого пансинусита
До недавних пор лечение острого пансинусита проводилось в условиях стационара, поскольку часто случались осложнения. В настоящее время удается их эффективно предотвращать благодаря наличию современных алгоритмов диагностики и лечения, поэтому пациентов с пансинуситом можно лечить амбулаторно, но с обязательным контролем состояния. При обнаружении первых признаков осложнений немедленно обращайтесь к врачу, потому что может возникнуть необходимость хирургического вмешательства.
Признаки осложнений:
- интенсивная головная боль, не проходящая после приема обычных анальгетиков (Ибупрофен),
- неожиданное возникновение тошноты и рвоты,
- светобоязнь,
- угнетение сознания,
- отек в области глаза и орбиты,
- ограничение подвижности глазных яблок,
- нарушение зрения,
- высокая температура, не снижающаяся после приема нестероидных противовоспалительных препаратов.
Осложнения пансинусита
Одно из самых грозных осложнений – менингит. Это воспаление мозговых оболочек, которое потенциально может угрожать жизни пациента, вызывает угнетение центральной неровной системы и требует лечения в отделении интенсивной терапии или реанимации. Но первичным является хирургическое лечения очага в носовом синусе.
Орбитальные осложнения (абсцесс орбиты, флегмона орбиты) – воспалительные заболевания глаза, которые могут вызвать частичную или полную потерю зрения. Подобное осложнение требует срочного хирургического вмешательства на пазухах носа для ликвидации основного очага воспаления.
Сепсис – системная воспалительная реакция организма, которая может сопровождаться нарушением в работе многих органов и систем. Состояние у таких пациентов расценивается как тяжелое и требует лечения в отдалении интенсивной терапии.
Отдельно следует сказать о важности контроля состояния придаточных пазух носа уже после перенесенного острого периода пансинусита, когда большинство симптомов проходит. При воспалении во всех придаточных пазухах носа есть очень высокая вероятность развития в одной из них хронического процесса, который может себя никак не проявлять.
Только согласованная и совместная работа врача и пациента, открытое обсуждение прогнозов и нюансов индивидуального клинического случая и грамотная терапия могут гарантировать полное излечение от этого патологического состояния.
Список литературы:
Cummings Otolaryngology, 7th Edition by Paul W. Flint, MD, Bruce H. Haughey, MD, FACS, Valerie J. Lund, CBE, MS, FRCS, FRCSEd, K. Thomas Robbins, MD, FACS, J. Regan Thomas, MD, FACS, Marci M. Lesperance, MD and Howard W. Francis
Meltzer EO, Hamilos DL, Hadley JA, et al. Rhinosinusitis: Establishing definitions for clinical research and patient care. Otolaryngol Head Neck Surg 2004; 131:S1.
Rosenfeld RM, Piccirillo JF, Chandrasekhar SS, et al. Clinical practice guideline (update): adult sinusitis. Otolaryngol Head Neck Surg 2015; 152:S1.
Blackwell DL, Lucas JW, Clarke TC. Summary health statistics for U.S. adults: national health interview survey, 2012. Vital Health Stat 10 2014; :1.
Wilson JF. In the clinic. Acute sinusitis. Ann Intern Med 2010; 153:ITC31.
Источник