Болит пазух носа отдает в голову

Болят пазухи – это одна из частых жалоб пациентов с заболеваниями ЛОР-органов. Но данный симптом свидетельствует не только о воспалении в околоносовых пазухах (синусите), но и может быть признаком и других распространенных патологий.
В данном материале, подробно разберем основные причины, заболевания, рекомендации по лечению при болезненности в пазухах носа.
Боль в пазухах – причины
Не секрет, что боль это защитный сигнал организма. Который указывает на проблемные участки, в том числе и околоносовой области.
Если рассматривать функциональные причины боли в пазухах, то она в большей степени связана с давлением экссудата, который в большом количестве образуется при воспалительных процессах. Из-за этого нарушается нормальный отток отделяемого из пазух, что вызывает давление на окружающие структуры и ткани.
Другой частой причиной является разрастание опухолевых образований (полипы и кисты), что нарушает целостность анатомических структур, вызывая тем самым некротические процессы в данной области.
Анатомические особенности не относящиеся к воспалительным и некротическим процессам, например: искривление перегородки носа, узость носовых проходов, гипертрофия миндалин, патологии слезного аппарата и т.д. О которых, более подробно в следующем разделе материала.
Заболевания приводящие к боли в пазухах
Так какие заболевания могут спровоцировать боль в пазухах носа? Это достаточно объемный список, поэтому их условно разделим на этиологические причины.
Воспалительные состояния, основная часть патологий провоцирующих данный симптом:
- Синуситы. Острые и хронические воспалительные процессы в придаточных пазухах – гайморит, фронтит, этмоидит, сфеноидит.
- Риниты. Катаральная форма, может привести хроническому воспалению слизистой полости носа, что провоцирует закупорку в придаточных пазухах. Так называемый, риносинусит.
- Дентальные патологии. Если имеются проблемы с зубами верхней челюсти – формирующиеся очаги воспаления, могут спровоцировать образование перфорации или свища в гайморову пазуху.
- Другие состояния. Любой очаг воспаления в носоглоточной области, может осложниться распространением на окружающие структуры, например, при хроническом тонзиллите.
Заболевания невоспалительной этиологии, так же может привести к боли в области пазух носа:
- Искривление носовой перегородки – самая частая невоспалительная причина болевых ощущений в околоносовых пазухах. Более подробно в этом материале: Искривление перегородки носа – симптомы, причины, осложнения.
- Трофические формы ринитов. Хронические изменения в слизистой оболочки при ринитах, могут быть не только воспалительного характера, но и гипертрофического. Например: медикаментозный, атрофический, вазомоторный и гипертрофический риниты. Все они способствуют “закупорке” оттока отделяемого из параназальных пазух.
- Новообразования. Рост кист и полипов, может приводить к разрушению костной и хрящевой ткани в носоглоточной области, приводя к соответсвующим симптомам.
- Другие заболевания. Гипертрофия аденоидов или аденоидные вегетации провоцируют нарушение нормальной проходимости носовых проходов, влияя тем самым и на околоносовые пазухи.
Если болят пазухи без насморка?
Это в большинстве случаев свидетельствует о хронической патологии, самой частой из которых является хронический гайморит или синусит верхнечелюстной пазухи. Данное состояние характеризуется периодическими болями в области максиллярных пазух. В период обострения, к болевым ощущениям присоединяются катаральные симптомы: серозно-гнойные выделения, ринорея, постназальный синдром и др.
Другими ЛОР-причинами болезненности без проявлений ринореи (насморка), являются состояния описанные в предыдущем разделе: искривление носовой перегородки, новообразования, аденоиды, дентальные патологии и др.
Следует помнить, что боль в пазухах, может быть и не отоларингологической этиологии, например при неврологических состояниях: невриты черепных нервов, мигрень, фибромиалгия и т.д. Поэтому важно своевременно оценить состояние и исключить более серьезные патологии. В связи с этим, диагностика должна проводиться достаточно углубленно особенно при хроническом течении болей.
Болят пазухи – как лечить?
Первичной и самой главной рекомендацией, является посещение врача. Не стоит заниматься самолечением, особенно при хронических болях. В данной ситуации без расширенной диагностики просто не обойтись. Наиболее полноценное обследование пазух и околоносовой области, проводится с помощью назальной эндоскопии и компьютерной томографии.
Терапевтическое лечение, например при синуситах, состоит из назначения сосудосуживающих, муколитических и противомикробных препаратов. Основной целью является подавление воспалительного процесса и нормализация оттока содержимого из пазух. Дополнительно вне стадий обострения могут назначаться физиотерапевтические процедуры, например УВЧ пазух. Так же достаточно хорошим эффектом обладают солевые промывания и ингаляции. Для временного снятия боли допускается применение обезболивающих препаратов, например группы НПВП (найз и др.)
Конечно, проводится и хирургическое лечение, особенно при анатомических изменениях и хронических воспалительных состояниях. Которое зависит от первопричины боли в пазухах:
- При хронических синуситах, различные синусотомии: гайморотомия, полисинусотомия и др.
- При искривлении носовой перегородки – септопластика.
- При гипертрофии аденоидов – аденотомия.
Ваш визави, специализируется на проведении эндоскопической параназальной хирургии. Это более щадящее воздействие, которое позволяет минимизировать сроки как излечения, так и восстановительного периода. Выписка из стационара, обычно происходит в течении 24 часов после операции.
Более подробная информация о проводимом хирургическом лечении ЛОР органов расположена на соответствующей странице: Лечение ЛОР заболеваний
Где можно получить консультацию при болях в пазухах?
Подводя некоторые итоги данной статьи, можно обозначить, что боль в околоносовых пазухах, может быть симптомом достаточно серьезных заболеваний. Соответственно важно провести не только осмотр специалиста, но и диагностические процедуры.
Поэтому, для экономии времени в постановке диагноза, важно выбрать медицинский центр с диагностической базой, а не только лечебной. Телефоны регистратур медцентров Москвы и области, где я осуществляю прием пациентов указаны на странице “Контакты”. Там же Вы сможете узнать стоимость, условия проведения операций и сроки нахождения в стационаре.
Будьте здоровы! С уважением, врач-оториноларинголог к.м.н. Боклин Андрей Кузьмич.
Источник
Гайморовы пазухи (верхнечелюстные пазухи) – парные воздухоносные полости, которые располагаются в теле верхнечелюстной кости с правой и левой стороны от носовой перегородки. Их внутренняя поверхность выстлана слизистой оболочкой, в которой содержится небольшое количество одноклеточных желез (бокаловидные клетки), продуцирующих слизь. Именно поэтому при воспалении гайморовой полости насморк возникает крайне редко. Почему болят гайморовы пазухи?
Воспаление гайморовой полости чаще возникает как осложнение при гриппе, ринорее, кори и других инфекционных заболеваниях. Боль и жжение в придаточных пазухах чаще всего указывают на развитие гайморита. Провокаторами воспаления зачастую выступают бактерии, вирусы, аллергены и травмы. Из статьи вы узнаете о причинах болей в придаточных пазухах и наиболее эффективных методах лечения ЛОР-заболевания.
О болезни
 Боль в гайморовых пазухах – явный признак развития верхнечелюстного синусита (гайморита). Из-за особенностей строения придаточных пазух образующийся в результате заболевания вязкий секрет не эвакуируется из носоглотки, а застаивается внутри воздухоносных полостей. Причиной возникновения патологических процессов в слизистой ЛОР-органов может стать:
Боль в гайморовых пазухах – явный признак развития верхнечелюстного синусита (гайморита). Из-за особенностей строения придаточных пазух образующийся в результате заболевания вязкий секрет не эвакуируется из носоглотки, а застаивается внутри воздухоносных полостей. Причиной возникновения патологических процессов в слизистой ЛОР-органов может стать:
- микробная, вирусная или грибковая инфекция;
- аллергический насморк или поллиноз;
- искривление носовой перегородки;
- доброкачественные опухоли в носоглотке (полипы);
- отек соустья гайморовой пазухи.
Довольно часто гайморит без ринита (насморка) развивается на фоне других респираторных заболеваний: ОРВИ, скарлатины, гриппа, вазомоторного насморка и т.д. При несвоевременном лечении болезней в воспалительные процессы вовлекаются околоносовые пазухи, в частности верхнечелюстные. Заболевают гайморитом преимущественно по причине снижения местного иммунитета. Если организм не справляется с натиском болезнетворных микроорганизмов, это неизбежно приводит к распространению инфекции и, как следствие, развитию синусита.
Важно! Поздняя диагностика верхнечелюстного синусита чревата прорывом гнойника и инфицированием мозговых оболочек, что приводит к менингиту или риногенному сепсису.
Методы лечения
Что делать, если болит гайморова пазуха? Прежде всего, необходимо подтвердить диагноз и установить причину воспаления дыхательных путей. Для этого пациенту следует пройти рентгенографию и сдать биоматериалы для проведения микробиологического анализа. По полученным снимкам и результатам бакпосева отоларинголог сможет определить место локализации очагов поражения и возбудителя инфекции. В зависимости от степени тяжести заболевания, лечение верхнечелюстного синусита проводится двумя способами:
Консервативная терапия
Нехирургическое лечение осуществляется химическими, биологическими и физическими способами. Консервативная терапия преследует две основные цели: уничтожение инфекции в гайморовых пазухах и ликвидацию воспалительных процессов в слизистых оболочках. Как правило, в схему лечения респираторных заболеваний включают:
- лекарственные препараты – купируют основные проявления болезни и уничтожают патогены;
- физиотерапевтические процедуры – стимулируют регенерационные процессы в тканях и повышают местный иммунитет (лазеротерапия, радиотерапия, УВЧ-терапия).
Правильно составить схему лечения может только квалифицированный специалист после определения возбудителя инфекции. Следует понимать, что гайморит может провоцироваться не только бактериями или вирусами, но и аллергическими агентами. Во всех случаях принципы лечения будут иметь существенные различия.
Оперативное вмешательство
Хирургическая операция проводится с целью выкачки из гайморовой полости гнойных масс. К оперативному вмешательству прибегают только в случае неэффективности медикаментозного и физиотерапевтического лечения. Пункция верхнечелюстной пазухи до недавнего времени являлась единственно возможным способом оперативного извлечения гноя из воздухоносных полостей. На сегодняшний день существуют более щадящие малоинвазивные процедуры, с помощью которых можно безболезненно устранить патологический секрет из пораженных околоносовых пазух. Их используют при лечении гайморитов у детей и женщин в период беременности. Санация ЛОР-органов занимает не более 30-40 минут, поэтому лечение зачастую проводят в амбулаторных условиях.
Системное лечение
Ликвидировать инфекцию в гайморовой пазухе можно посредством курсового приема препаратов этиотропного действия, которые уничтожают непосредственно возбудителя инфекции. В зависимости от причин развития верхнечелюстного синусита, больному могут быть назначены следующие виды медикаментов:
 Антибиотики
Антибиотики
Противомикробные средства используют при лечении бактериальной инфекции. Системные антибиотики уничтожают микробы не только в очагах воспаления, но и во всем организме. Это позволяет предупредить распространение инфекции и купировать воспаление в гайморовой полости. Зачастую для лечения бактериальных инфекций в придаточных пазухах используют:
- пенициллины – «Уназин», «Панклав», «Амоксиклав»;
- макролиды – «Кларитромицин», «Азитромицин», «Диритромицин»;
- цефалоспорины – «Цемидексор», «Цефтриаксон», «Супракс»;
- фторхинолоны – «Моксифлоксацин», «Ципрофлоксацин», «Левофлоксацин».
Пенициллины часто вызывают аллергические реакции, поэтому их обычно заменяют антибиотиками цефалоспоринового или макролидного ряда.
Противогрибковые лекарства
 Антимикотики (противогрибковые средства) используют для уничтожения микотической, т.е. грибковой флоры в дыхательных путях. Очень часто грибковая форма гайморита развивается по причине нерационального использования местных антибиотиков – «Изофры», «Биопарокса» и т.д. Злоупотребление противомикробными средствами приводит к снижению местного иммунитета, что создает оптимальные условия для размножения условно-патогенных грибков рода Candida. Как правило, для лечения грибкового синусита используют следующие препараты:
Антимикотики (противогрибковые средства) используют для уничтожения микотической, т.е. грибковой флоры в дыхательных путях. Очень часто грибковая форма гайморита развивается по причине нерационального использования местных антибиотиков – «Изофры», «Биопарокса» и т.д. Злоупотребление противомикробными средствами приводит к снижению местного иммунитета, что создает оптимальные условия для размножения условно-патогенных грибков рода Candida. Как правило, для лечения грибкового синусита используют следующие препараты:
- «Кетоконазол»;
- «Амфотерицин В»;
- «Итраконазол».
В случае развития грибковой флоры гайморова пазуха болит не всегда. По этой причине заболевание чаще всего развивается практически бессимптомно. Запоздалое лечение микозов приводит к некрозу тканей внутри воздухоносных полостей, что является прямым показанием для проведения хирургической операции.
Неприятный запах из носа, затрудненное носовое дыхание и чувство распирания гайморовых пазух изнутри – ключевые проявления грибкового гайморита.
Антивирусные препараты
 Противовирусные лекарства назначаются в том случае, если верхнечелюстной синусит возник по причине развития вирусной инфекции в дыхательных путях. Как правило, заболевание развивается на фоне острого ринита, гриппа, герпеса и других респираторных заболеваний. Ликвидировать очаги воспаления в придаточных пазухах можно с помощью таких препаратов:
Противовирусные лекарства назначаются в том случае, если верхнечелюстной синусит возник по причине развития вирусной инфекции в дыхательных путях. Как правило, заболевание развивается на фоне острого ринита, гриппа, герпеса и других респираторных заболеваний. Ликвидировать очаги воспаления в придаточных пазухах можно с помощью таких препаратов:
- «Арбидол»;
- «Осельтамивир»;
- «Ремантадин»;
- «Амантадин».
Важно! Антибиотики не активны в отношении вирусов, поэтому использовать их для лечения вирусного синусита нельзя.
В редких случаях синуситы возникают по причине распространения герпетической инфекции внутри воздухоносных путей. В таком случае купировать воспаление можно посредством приема «Валацикловира» или Ацикловира-Акри»
Местное лечение
Облегчить течение болезни и устранить воспаление непосредственно в слизистой носовой полости можно препаратами местного действия. В их состав входят компоненты, которые обладают противоотечными, антисептическими, ранозаживляющими и болеутоляющими свойствами. В связи с этим в схему лечения гайморитов практически любой этиологии включают такие средства:
Назальные спреи и капли
Лекарства для интраназального введения помогают уменьшить воспаление в соустье гайморовых пазух. Таким образом увеличивается проходимость воздухоносных путей, вследствие чего улучшается отток слизи их верхнечелюстных полостей. Это препятствует прорыву гнойника и развитию воспалений в оболочках мозга.
К наиболее эффективным назальным препаратами относятся:
-
 антисептические – «Мирамистин», «Диоксидин», «Хлоргексидин»;
антисептические – «Мирамистин», «Диоксидин», «Хлоргексидин»; - муколитические – «Синуфорте», «Квикс», «Ринофлуимуцил»;
- сосудосуживающие – «Нафазолин», «Ксилометазолин», «Тизин»;
- кортикостероидные – «Беклометазон», «Беконазе», «Насобек»;
- увлажняющие – «Но-Соль», «Салин», «Физиодоза».
Злоупотребление гормональными средствами приводит к аллергическим реакциям и развитию медикаментозного ринита.
Кортикостероидные средства быстро купируют воспаление и снимают отечность со слизистых. Однако использовать их можно только по назначению врача в рекомендуемой им дозировке.
Промывание носа
Санация носовой полости позволяет быстро очистить слизистую от вязкого секрета и устранить отечность. В качестве препаратов для промывания носоглотки целесообразно использовать антисептики и препараты на основе морской соли. Первые уничтожают инфекцию в очагах воспаления, а вторые – разжижают и выводят патологический секрет из придаточных пазух. К наиболее эффективным средствам для орошения носовой полости относятся:
- «Хлорофиллипт»;
- «Хлоргексидин»;
- «Долфин»;
- «Физиомер»;
- «Фурацилин».
Совершать физиотерапевтические процедуры нужно не менее 3-4 раз в сутки в период обострения болезни. Регулярная санация воздухоносных путей позволяет укрепить местный иммунитет и уменьшить отечность в мягких тканях. Кроме того, изотонические растворы препятствуют пересыханию слизистой и развитию атрофического ринита.
Заключение
Боль в придаточных пазухах – признак воспаления слизистой оболочки в верхних дыхательных путях. Если дискомфорт ощущается в гайморовых полостях, как правило, это свидетельствует о развитии верхнечелюстного синусита (гайморита). Спровоцировать респираторное заболевание могут аллергены, инфекции или травмы. Вторичный гайморит часто возникает в качестве осложнения гриппа, ринореи, аллергического ринита и т.д. Лечение ЛОР-заболеваний сопровождается приемом лекарств противовоспалительного, противоотечного и регенерирующего действия. Грибковое воспаление лечат антимикотиками, бактериальное – антибиотиками, а вирусное – противовирусными средствами. При тяжелом течении гайморита делают прокол верхнечелюстной пазухи, после чего из пораженной полости извлекают гной. Это позволяет предупредить прорыв гнойника и, как следствие, развитие менингита.
Автор: Ирада Гусейнова
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник
Почему болит переносица? Причиной дискомфорта может быть банальный насморк, воспаление лицевого нерва или застарелая травма. Установив точно, что провоцирует неприятные ощущения, можно не только устранить боль, но и вылечить само заболевание.
Из-за чего может болеть переносица?
Когда боль давит на переносицу, причины могут быть разными, но в первую очередь врачи всегда исключают затяжной насморк и его осложнения. Неприятные ощущения могут возникать также из-за:
- Неудачно подобранных очков, дужка которых натирает переносицу.
- Линз или очков, диоптрии которых не подходят пациенту, из-за чего человеку приходится напрягать зрение.
- Подкожного жировика, вскочившего на носу.
- Герпеса, поразившего слизистую носа.
Остальные провоцирующие факторы можно объединить в следующие группы.
Поражение лор-органов
При длительном насморке иногда болит переносица и лоб. Выделяется несколько заболеваний, при которых поражаются пазухи носа, накапливается гной, воспаляется слизистая носовых проходов:
- Ринит.
- Синусит.
- Гайморит.
- Фронтит.
- Аллергический ринит.
По сути, каждое простудное заболевание сопровождается насморком (ринитом). При бактериальном поражении слизистой вначале из носа отделяется прозрачная слизь. Если лечение ведется правильно, со временем количество слизи снижается и ринит прекращается. Когда терапия не приносит результата или больной вообще отказывается от лечения, возможно осложнение заболевания. У человека развивается фронтит или гайморит.
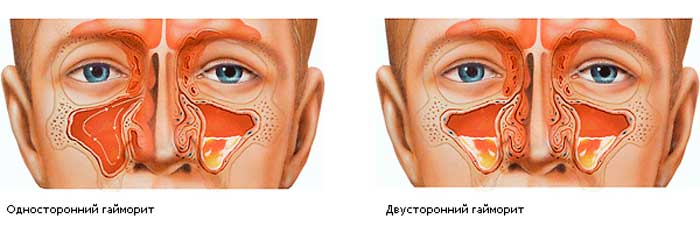
Гайморит, провоцирующий сильные боли в голове, лбу, переносице, вообще может протекать первое время без отделения слизи. Возможный признак заболевания – заложенность носа, отечность, ощущение давления изнутри. При отсутствии лечения из носа больного начинает вытекать желтая, густая слизь, повышается температура.

Если человек страдает от хронического ринита, вызванного аллергией, он также может жаловаться на давление в переносице. Дискомфорт провоцирует отечность пазух, их чрезмерное разрастание, передавливание перегородки носа. Долго отделяющаяся слизь провоцирует воспаление внутренних стенок, чувство жжение внутри носа, боль. Неприятные ощущения усиливаются при резкой перемене температуры: вышел на улицу, вдохнул морозного воздуха – появилась ломота в переносице.
Причиной боли в носу становится и синусит – воспаление одной или обеих придаточных пазух носа. У человека развивается отечность лица, нос краснеет, становится рыхлым, большим. У пациента часто болит голова, переносица, область возле носа. Боль усиливается, если нажать на переносицу.
Помните, лечить насморк нужно обязательно! Отсутствие лечения приводит к ухудшению состояния, к гаймориту может присоединиться отит, фронтит. У человека повышается температура, боли становятся практически постоянными.
Этмоидит
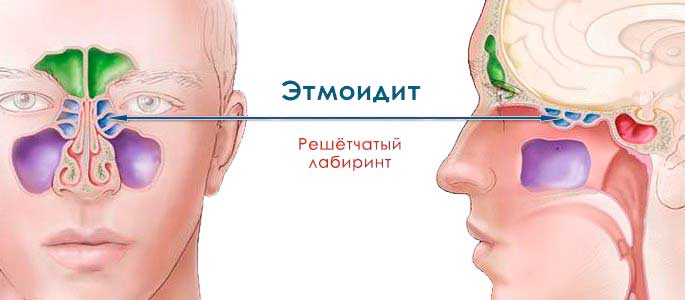
Достаточно тяжелое осложнение насморка, при котором развивается боль в области переносицы – этмоидит. Чаще всего этот воспалительный процесс в острой стадии диагностируют у детей. У взрослых этмоидит возникает реже, обычно – в хронической форме.
При этом заболевании происходит воспаление пазух носа, сопровождающееся поражением решетчатого лабиринта. Этот воспалительный процесс затрагивает лобные пазухи, верхнечелюстные, воспаляются также передние ячейки решетчатой кости.
Как протекает заболевание? Воспаление развивается глубоко, слизистые оболочки носа набухают и отекают, перекрывая просветы решетчатой кости. Ухудшается отток слизи, так как сужаются или полностью перекрываются протоки. Воспалительный процесс может затрагивать кость, провоцировать развитие нагноения. Основные симптомы:
- Снижение восприятия запахов.
- Боль в переносице, захватывающая уголки глаз.
- Отек носа.
- Затруднение дыхания.
- Головные боли.
- Повышение температуры.
Ухудшается общее состояние пациента, периодически человека беспокоит тошнота, рвота, отсутствует аппетит. Острый этмоидит у детей провоцирует разрастание аденоидов.
Травма
Ещё одна распространенная причина того, что у человека болит переносица и голова – перенесенная травма. Дискомфорт вызывает повреждение мягких тканей носа, лба, бровей, а также сложные травмы – перелом переносицы, верхней челюсти, костей черепа.
Боль может возникнуть непосредственно в момент травмы. При этом неприятные ощущения беспокоят пациента длительный период времени до полного восстановления тканей. Отмечаются также посттравматические боли, возникающие через определённый срок после выздоровления. Болевые ощущения могут появляться и через год после ушиба носа, сотрясения мозга.
Если у человека после травмы неправильно срослись кости, искривлена носовая перегородка, в дальнейшем у него может развиться хронический ринит, который станет причиной болей в переносице.
Неврологические патологии
Причиной возникновения интенсивной головной боли, а также болевого синдрома в переносице, может стать воспаление нервного узла. Выделяется несколько видов патологии:
- Как осложнение гайморита, фронтита возникает невралгия носоресничного нерва. При этом заболевании пациент жалуется, что у него сильно болит лицо, боль давит на нос и голову при наклоне. Прикосновения к носу, глазам вызывают усиления дискомфорта. Неприятные ощущения могут проявляться долго, от пары часов до двух-трех дней. Ещё один признак – внутри, в носовых проходах, на коже носа, переносицы возникают герпетические высыпания.
- При воспалении решетчатых пазух носа у пациента может развиться ганглионит крылонебного узла. Характер боли – интенсивный, острый, жгучий. Болевые ощущения возникают в нёбе, верхней челюсти, под глазами, в переносице. Отмечаются болезненные прострелы в глаз, под ухо, под нижнюю челюсть, даже в кисть. При этом у человека текут слезы, выделяется слизь из пораженной стороны носа, краснеет лицо.
Причиной поражения нервного узла может стать перенесенный вирус Зостера, простуда, даже стрессовая ситуация.
Когда требуется помощь врача?
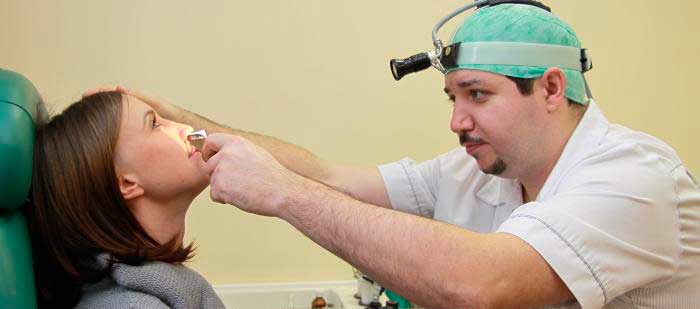
Часто люди откладывают поход к врачу на потом: капают в нос сосудосуживающие капли, снимают боль анальгетиками, но если боль в переносице и лбу не проходит, становится только сильнее, следует обратиться за медицинской помощью. Помощь врача необходима также при возникновении следующих симптомов:
- Повышение температуры тела до 38,5 градусов длительный период времени – больше трех дней.
- Непрекращающиеся головные боли.
- Ощущение тяжести в голове.
- Невозможность наклониться из-за боли.
- Появление сыпи на теле.
- Настолько интенсивные болевые ощущения, что больной не может спать.
- Отделение из носа гнойного содержимого.
- Сильная тошнота, рвота, головокружения в течение нескольких дней.
Даже один из перечисленных симптомов должен насторожить, при возникновении сочетания симптомов врач может заподозрить развитие менингита у пациента.
Особенности диагностики
Лучше всего лечить даже банальную простуду под контролем врача. Вне зависимости от того, давит в носу или болит, правильный диагноз в домашних условиях сложно поставить. Лечением ринита может заниматься терапевт, при развитии осложнений (гайморита, этмоидита), необходимо обращаться к отоларингологу.
Лор проводит тщательный осмотр пациента, используя специальные инструменты. Сейчас в кабинетах отоларинголога даже устанавливается специальное кресло, на котором удобнее осматривать больного. Обычно не достаточно только жалоб больного, полная картина заболевания раскрывается после того, как человек сдаст анализы. Врач может рекомендовать пройти дополнительное обследование:
- Сдать общий анализ крови, мочи.
- Сдать мазок из носа на определение флоры (помогает исключить стафилококковую, стрептококковую инфекцию).
- Сделать рентген носа.
- Пройти пробу раствором Дикаина и Адреналина – для подтверждения ганглионита.
Для определения правильной тактики лечения может потребоваться консультация и других специалистов – невропатолога, стоматолога, хирурга.
Профилактика
Можно ли как то не допустить возникновения насморка? Чтобы меньше простужаться, а значит, и исключить боль в переносице, нужно закалять организм, вести здоровый образ жизни, выполнять посильные физические упражнения. Осенью и весной много гулять на улице. Чтобы снизить вероятность заражения гриппом, в отопительный сезон следует часто проветривать квартиру и поддерживать влажность в помещении на уровне 70-80%.
Видео
Источник