Чем лечить боли в шеи голове в мышцах

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боль в мышцах шеи, или цервикалгия, локализуется исключительно в шейном отделе и не иррадиирует в другие части тела, возникает в связи с поражением шейного отдела позвоночника или мускулах в этой области.
Если боль в мышцах шеи иррадиирует в руку, скорее всего, имеет место такое заболевание как цервикобрахиалгия – студенистое ядро межпозвонкового диска утрачивает эластичность и постепенно распадается на отдельные фрагменты. Боль в мышцах шеи, иррадиирующая в лоб, виски, плечи, руки, может быть признаком цервикокраниалгии. Возрастает при пальпации шейно-затылочных мышечных волокон.
[1], [2], [3], [4], [5], [6], [7]
Основные причины, вызывающие боль в мышцах шеи
- переохлаждение
- неудобная поза во время сна
- долгое пребывание в одном и том же положении, например, при работе за монитором
- перенагрузка мышечных волокон в процессе спортивных тренировок или при поднятии тяжестей
- травматизация шейного отдела
- опухолевые или инфекционные процессы в тканях позвоночника.
Основным симптомом являются болевые ощушения, сопровождающаяся покалыванием, пульсацией, прострелами. При кашле или малейших попытках напрячься боли нарастают, могут сопровождаться ощущением шума в ушах, головокружением, ограниченностью подвижности шейного отдела, болями в затылочной части, онемением верхних конечностей.
Как распознать боль в мышцах шеи?
- Рентгенологическое обследование шейного отдела позвоночника.
- Рентгеноконтрастное обследование спинного мозга (миелография).
- Методы компьютерной и магнитно-резонансной томографии.
- Электромиография – представляет собой метод аппаратного исследования, с помощью которого определяется степень проводимости нервных окончаний и электрической активности.
- Анализ условий, при которых впервые возникли болевые ощущения.
- Электронейрография – при помощи этого метода определяется скорость проведения электрического импульса по нервам.
Как лечить боль в мышцах шеи?
- Нестероидные противовоспалительные средства – таблетки, мази, внутримышечные инъекции (диклофенак, финалгон, финалгель, фастумгель, апизартрон, мовалис, ревмоксикам, др.)
- Миорелаксанты. Целесообразным может быть, например, применение препарата мидокалм, снижающего миогипертонус. Суточная доза препарата для взрослых составляет 150-450 мг, прием разделяют на три раза. Внутримышечные инъекции назначаются дважды в день (по 100 мг), а внутривенные – 1 раз в сутки (100 мг).
- Местные инъекции анестезирующих средств – новокаин, лидокаин (в случае если паравертебральные мышечные пучки очень сильно напряжены).
- Ношение в период лечения специального шейного воротника (от одной до трёх недель). Такой воротник может быть подобран только врачом.
- Тракция, или вытяжка. Механизм оказания воздействия заключается в увеличении диаметра межпозвонковых сегментов, вследствие чего нейтрализуется отечность и давление нервных корешков и близлежащих тканей. В результате тракционной терапии уменьшается напряженность связок и сухожилий, чрезмерная возбудимость отделов ЦНС, образующаяся из-за импульсов, подающихся из мышечно-суставного аппарата позвоночника.
Лечебная гимнастика
При умеренных болях, не сопровождающихся дополнительными симптомами, можно выполнять следующие несложные упражнения, для которых вам нужно:
- Лечь на живот, голову положить на бок, сделать вдох, щекой надавить на поверхность кровати, сделать выдох.
- Принять положение сидя, положить руки на затылок, сделать вдох, задержать дыхание, плотно прижать руки к затылку, выдохнуть, слегка наклонить голову вниз. Повторите три-четыре раза.
- В положении сидя положите ладони на область лба, вдохните, прижмите ладони ко лбу, сделайте выдох и расслабьтесь.
- Физиотерапевтическая методика предполагает применение местных тепловых процедур (грязевые ванны, компрессы), массажных процедур (в острой стадии массаж противопоказан), коррекцию осанки.
- Использование ортопедической подушки.
Если у вас возникла боль в мышцах шеи, обратитесь за консультацией к травматологу или невропатологу.
Источник
Боли в мышцах ‒ это не отдельное заболевание, а симптом ряда нарушений. Они могут возникать при переохлаждении, физических нагрузках, а также при заболеваниях в области шейного отдела позвоночника. Если тянет шею с левой стороны, с правой, либо симметрично, стоит пройти комплексную диагностику и определить причину этого состояния. В зависимости от результатов назначается схема лечения, направленная на устранение основного заболевания и снятие болезненных ощущений.
Причины боли в мышцах
Тянущая боль в шейных мышцах ‒ это серьезное препятствие, которое не позволяет вести активный образ жизни и заниматься повседневными делами. Она часто сопровождает их растяжение, воспаление либо постоянное напряжение. Также мышцы могут болеть при нарушениях в области шейного отдела позвоночника либо близлежащих структур. Определить причину можно не только по результатам обследования, но и по дополнительным признакам, на которые также следует обращать внимание.
Боль, которая ощущается в мышцах шеи, необязательно сигнализирует об их повреждении. При диагностике могут обнаруживаться патологии позвоночника, лимфатических узлов, щитовидной железы и других структур.
Болезни мышц
В области шеи мышцы подвержены травмам даже в повседневной жизни, поскольку этот отдел наиболее подвижен. Кроме того, на него часто приходится основная нагрузка во время падений и занятий спортом. Тянущие боли справа или слева могут быть обусловлены различными болезнями мышц, которые проявляются схожими симптомами.
Растяжение шейных мышц
Мышечные волокна отличаются высокой эластичностью. Они представляют собой пучки волокон, объединенных плотной фиброзной капсулой. В норме они адаптируются к движениям шеи, а в результате тренировок могут увеличивать свою силу и гибкость. Однако в результате резких движений, падений или ушибов их целостность нарушается, что впоследствии приводит к боли разной степени интенсивности.
Различают несколько стадий растяжения шейных мышц:
- первая ‒ целостность и функциональность мускула сохраняется, но наблюдаются микроразрывы отдельных волокон;
- вторая ‒ фиброзная оболочка остается без повреждений, но значительное количество волокон разрываются, любые движения головы затруднены;
- третья ‒ полный разрыв мускула, может потребоваться операция по его восстановлению.
Боль при растяжении возникает непосредственно в момент травмы. Она острая, может на некоторое время блокировать движения шеи. Однако, в период восстановления болезненные ощущения сохраняются. Они тянущие, постоянные, может наблюдаться припухлость в месте растяжения. В это время важно ограничить подвижность шейного отдела, а затем постепенно повышать нагрузку на него. Мышечные ткани восстанавливаются быстрее, чем связки и сухожилия, но остается риск формирования спаек и рубцов.

Тянущие боли и ломота в мышцах могут быть первым признаком простуды либо гриппа
Миозит
Миозит ‒ это воспаление скелетных мышц любого происхождения. Он проявляется постоянной ноющей болью, слабостью, ограничением подвижности шейной части позвоночника, покраснением кожи над поврежденным участком. Для начала лечения необходимо определить, почему развивается воспалительный процесс.
Миозит может развиваться при следующих нарушениях:
- инфекционные заболевания дыхательных путей: грипп, ангина, сезонная ОРВИ могут распространяться на шейные мышцы;
- травмы, ушибы и растяжения, а также их последствия;
- паразитарные заболевания, в том числе токсоплазмоз или трихинеллез (диагностируются редко);
- аутоиммунные болезни, которые проявляются воспалением суставов, скелетных мышц и соединительной ткани;
- обменные нарушения: сахарный диабет, подагрический артрит.
Воспаление шейных мышц ‒ это характерное заболевание скрипачей, швей и представителей других профессий, которые связаны с длительным пребыванием в определенном положении. Боль тянущая, усиливается после рабочего дня, уменьшается массажем или гимнастикой, чаще проявляется слева или справа.
Другие нарушения
Если тянет мышцы шеи, это не обязательно свидетельствует о серьезных заболеваниях. Подобные нарушения могут проявляться и у здорового человека. Причиной болезненности могут становиться:
- переохлаждение, особенно последствия холодного ветра;
- интенсивные нагрузки на плечевой пояс и шею;
- длительное нахождение в некомфортном положении, в том числе во время поездок;
- неправильный выбор матраса или подушки ‒ мышцы остаются напряженными либо растягиваются во время сна;
- резкие движения головой.
В большинстве случаев, тянущая боль проходит после полноценного отдыха. Рекомендуется воздержаться от интенсивных физических нагрузок и тренировок, избегать переохлаждения и защищать шею от ветра. Если боль усиливается утром ‒ стоит подобрать ортопедическую подушку, которая будет правильно поддерживать шейный отдел позвоночника во время сна.

Гимнастике для шеи достаточно уделять не менее 10 минут дважды в день
Болезни шейного отдела позвоночника
Если тянет мышцы с левой или с правой стороны, не стоит исключать болезни шейного отдела позвоночника. Нарушение нормальной конфигурации позвонков, их смещение и хронические заболевания приводят к неравномерной нагрузке на мышцы, их воспаление либо растяжение. Различают несколько патологий, которые могут приводить к хронической тянущей боли в мышцах.
Остеохондроз ‒ заболевание, при котором происходит медленное разрушение межпозвоночных дисков. Он чаще развивается в пожилом возрасте, в связи со снижением скорости обменных процессов и ухудшением кровоснабжения хряща. Однако, он может проявляться как следствие травм, искривления позвоночника либо интенсивных нагрузок. Просвет между позвонками сужается, что приводит к защемлению нервов и сосудов, постоянному напряжению мышц.
Искривление шейного отдела позвоночника ‒ может быть врожденной или приобретенной патологией. Неравномерная нагрузка на мышцы даже в повседневной жизни приводит к увеличению их тонуса с одной стороны и слабости с противоположной. Гимнастика и массаж помогут уменьшить асимметрию и снять болезненность, особенно в детском возрасте.
Межпозвоночные грыжи ‒ еще одна причина боли в мышцах. Они представляют собой выпячивание позвоночного хряща, что приводит к защемлению нервов, ограничению подвижности шеи и нарушению поступления крови к конечностям. На ранних стадиях они называются протрузиями и не вызывают острую боль, но ограничивают подвижность шейного отдела позвоночника.
Травмы позвоночника ‒ трещины и переломы позвонков даже спустя длительное время могут проявляться ноющей болью. В период реабилитации мышцы теряют эластичность, вследствие длительного нахождения в неподвижном положении. Их восстановление может занимать разное количество времени, в зависимости от возраста пациента, сложности повреждений и других нюансов.
При заболеваниях шейного отдела позвоночника боль может распространяться на руку, голову либо область за лопаткой. Она периодически обостряется, но большую часть времени остается слабой или умеренной.
Заболевания лимфатических узлов
Лимфоузлы представляют собой естественный барьер, который задерживает возбудителей инфекционных заболеваний. В области головы и шеи они находятся в большом количестве. При гриппе, ОРВИ, ангине, а также грибковых болезнях наблюдается их воспаление ‒ лимфаденит. Определить его можно по следующим признакам:
- появление болезненной припухлости под нижней челюстью, с левой или правой стороны;
- боль при глотании;
- постоянное напряжение и тянущие боли в мышцах;
- повышение температуры.
Лимфаденит также сопровождается дополнительными симптомами, характерными для различных патологий. Так, инфекционные заболевания верхних дыхательных путей проявляются болью в горле, кашлем и насморком. Местное воспаление лимфатических узлов проходит после лечения основной проблемы.

Если подобрать правильную ортопедическую подушку, мышцы шеи будут восстанавливаться не только днем, но и ночью
Патологии сердечно-сосудистой системы
Спазм шейных мышц может наблюдаться при различных нарушениях работы сердечно-сосудистой системы. Этот симптом часто проявляется в периоды обострения вегетососудистой дистонии и сочетается с характерными симптомами:
- учащением пульса;
- повышением либо снижением артериального давления;
- частыми головными болями;
- одышкой при минимальных физических нагрузках и в повседневной жизни;
- слабостью, головокружением.
Спазм и болезненность шейных мышц может становиться причиной сдавливания сосудов, которые участвуют в кровоснабжении головного мозга. Это состояние сопровождается общей слабостью, снижением чувствительности кожи лица и рук, головокружением и обмороками. В домашних условиях можно снять спазм с помощью гимнастики и массажа ‒ его легко выполнять самостоятельно.
Патологии щитовидной железы
Тянущая боль в мышцах шеи спереди может указывать на хронические заболевания щитовидной железы. Тиреоидит ‒ воспалительные изменения, которые могут проявляться после перенесенных инфекционных заболеваний (тонзиллита, ангины, гриппа и других), а также вследствие механических повреждений органа.
Важно определить патологию на первом этапе, несмотря на то, что ее симптомы схожи для многих патологий:
- повышение температуры тела;
- болезненность при глотании, ощущение кома в горле;
- отечность в области шеи;
- напряжение и тянущие боли шейных мышц;
- изменение голоса, охриплость.
Тиреоидит опасен для здоровья, поэтому нуждается в своевременной диагностике и лечении. Щитовидная железа вырабатывает гормоны, которые участвуют в обменных процессах. В запущенных случаях существует риск гнойного воспаления и формирования абсцесса, который приводит к заражению крови и необходимости хирургического лечения.
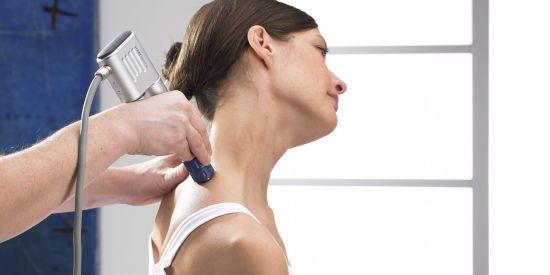
Физиотерапия набирает популярность и применяется в период восстановления после трави ушибов, растяжений мышц
Методы диагностики
Многие заболевания шейного отдела проявляются тянущей болью в мышцах, поэтому важно провести их дифференциальную диагностику. Простой осмотр позволить определить целостность и особенности строения позвоночника, травмы и защемление нервов. Для получения более подробной картины назначается комплекс исследований, которые укажут на точную причину болезненности шейных мышц:
- анализы крови ‒ проводятся для определения воспалительных процессов, а также для идентификации возбудителя инфекционных заболеваний и для измерения концентрации гормонов;
- УЗИ ‒ методика позволяет оценить состояние мышц и мягких тканей, кровеносных и лимфатических сосудов;
- рентгенография ‒ базовый метод обследования при подозрении на травмы либо смещения позвонков;
- КТ, МРТ ‒ наиболее информативные способы диагностики, которые могут проводиться с использованием контрастного вещества либо без него, а в результате покажут полную трехмерную картину исследуемого участка (позвонков, мышц и мягких тканей).
В домашних условиях определить причину, почему тянет мышцы в области шеи, может не получиться. Важно отличать простые растяжения и признаки переохлаждения от опасных патологий, которые на начальных этапах проявляются схожими симптомами.
Лечение боли в шее
Для лечения мышц шейного отдела позвоночника назначается индивидуальная схема. Она будет включать методики для устранения основной причины болезненности и основных симптомов, которые препятствуют нормальной активности жизни. Этапы терапии подбираются в зависимости не только от диагноза, но и от тяжести нарушений, возраста пациента, наличия аллергической реакции на определенные медикаменты и других факторов.
- Прием препаратов ‒ основной этап лечения боли в мышцах. На начальных этапах эффективны нестероидные противовоспалительные средства (Ибупрофен) и анальгетики (Анальгин) в форме таблеток, инъекций либо кремов для наружного применения.
- Лечебная физкультура ‒ простой и доступный способ улучшить прочность и эластичность мышечной ткани. Занятие состоит из плавных наклонов и поворотов головы, а также из работы над отдельными группами мышц.
- Массаж ‒ должен проводиться у специалиста. Для полного эффекта одного сеанса будет недостаточно, необходимо пройти курс процедур. Также специалист подскажет, как снять боль в домашних условиях с помощью самомассажа.
- Физиотерапия ‒ комплекс методик для улучшения кровообращения и иннервации определенного участка. Врач может назначить электрофорез, УВЧ и другие процедуры.
- Хирургическое лечение ‒ рекомендуется только в том случае, если повреждение угрожает здоровью пациента, а также при недостаточной эффективности препаратов на первом этапе. Операцию назначают при повреждениях шейного отдела позвоночника, при абсцессах щитовидной железы и других опасных состояниях.
Тянущие боли в области шеи ‒ это результат слабости, воспаления или повреждения мышц. Чтобы предотвратить многие заболевания, следует защищать шею от переохлаждения, остерегаться падений, правильно дозировать физические нагрузки. Сотрудникам, которые большую часть времени проводят в сидячем положении, рекомендуется периодически делать зарядку. Также важно обращаться за дополнительным обследованием, если боль возникает часто.
Источник
Миозит шеи – это острый воспалительный процесс в мышцах шейно-плечевого пояса. Заболевание является полиэтиологическим, то есть может возникнуть в результате множества факторов. Отсутствие лечения острого воспаления шейных мышц приводит к хронитизации процесса с периодами ремиссии и обострения.
Согласно статистике, шейный миозит является наиболее распространенным видом из всех имеющихся миозитов. Заболевание не имеет половых или возрастных ограничений и может возникнуть у любого человека.
Содержание:
- Симптомы шейного миозита
- Причины шейного миозита
- Лечение миозита шеи
Симптомы шейного миозита

Острый шейный миозит развивается быстро, спустя несколько часов после окончания воздействия провоцирующего фактора. Реже процесс воспаления развивается по прошествии нескольких дней. Этот признак позволяет отличить шейный миозит от остеохондроза и радикулита, при которых боль возникает во время выраженной физической нагрузки.
Симптомы шейного миозита можно выделить следующие:
Боль. Характер боли интенсивный, с постепенным усилением. Боли становятся особенно выраженными при движении шеей (во время поворотов, во время наклонов головы), во время прощупывания воспаленной мышцы и соседствующих областей. Поэтому человек максимально щадит шею, стараясь ограничить любое воздействие на нее. Боль иррадиирует в плечевой пояс, иногда распространяясь на всю руку, в затылок, на мышцы лица, на уши, в межлопаточную область. Часто боль возникает только с одной стороны шеи.
Напряжение мышц шейно-плечевого пояса. Возможна скованность движений в суставах (при обширном воспалительном процессе).
Мышца отекает, что способствует формированию припухлости в зоне поражения.
Если больной страдает от гнойного миозита, то наблюдается гиперемия кожных покровов, боли становятся интенсивнее, температура тела повышается. Часто гнойный миозит сопровождается лихорадочным состоянием с головными болями и общими симптомами интоксикации.
Головная боль является частыми спутником негнойного шейного миозита. Она возникает в затылке, может пульсировать в височной зоне. Жевательные мышцы напрягаются, сковывая движения челюсти. Иногда больному даже прием пищи по этой причине дается с трудом.
Симптомами хронического миозита выступают боли, склонные к усилению в ночные часы. Часто пораженная мышца болью реагирует на смену погодных условий. При длительном течении заболевания нарастает атрофия шейных мышц.
Кашель, одышка, нарушение функции глотания – симптомы тяжелой стадии шейного миозита. При этом воспаление распространяется на соседствующие здоровые мышцы пищевода, горла и гортани, нарушая их функционирование. В редких, запущенных случаях шейный миозит может приводить к удушью.
Дерматомиозит шейного отдела сопровождается появлением высыпаний, возможно вовлечение в процесс иных групп мышц, внутренних органов. Кожа покрывается мелкой пурпурной сыпью, нередко наблюдается отек губ и век.
Паразитарный миозит, поражающий шейные мышцы, приводит к тому, что у человека повышается локальная и общая температура тела. Боли возникают в районе шеи, в мышцах плечевого и грудного пояса, усиливаясь по мере размножения м роста микроорганизмов – трихинелл и цистицерков.
Если заболевание имеет легкое течение, то спустя несколько дней оно самоликвидируется. Однако, под воздействием факторов-провокаторов не исключен рецидив шейного миозита.
Причины шейного миозита
Причины шейного миозита разнообразны, среди них травмы, болезни, токсические влияния:
Перенесенные инфекционные заболевания. Часто шейный миозит развивается после ОРВИ, ангины, тонзиллита. Воспаление мышцы может явиться следствием хронического ревматизма. Причиной постинфекционного шейного миозита является нарушение в функционировании иммунных сил.
Специфические условия труда нередко приводят к развитию болезни. Так, воспалению шейно-плечевых мышц подвержены пианисты, скрипачи, офисные работники. Именно эти люди по несколько часов в день вынуждены проводить в неудобной однообразной позе.
Любые травмы шейного отдела способны спровоцировать миозит. Это могут быть как прямые удары, так и переломы верхних конечностей, растяжение мышц.
Доказано, что на развитие миозита может оказать влияние длительный стресс.
Нередко заболевание развивается по причине переохлаждения.
Паразитарные инвазии. В этом случае шейный миозит будет носить токсико-аллергическую природу.
Болезни суставов. Грыжа позвоночника, остеохондроз, артроз – все эти болезни опорно-двигательного аппарата приводят к тому, что человек интуитивно принимает ту позу, которая ему кажется максимально удобной. Однако, вынужденное положение тела не всегда хорошо сказывается на состоянии мышц. Если длительное время они будут находиться в анатомически неправильном положении, то это приведет к их растяжению и воспалению.
Интоксикация организма, которая возникает в результате отравления различными веществами, в том числе, алкоголем, кокаином или лекарственными препаратами, часто становится причиной шейного миозита. Это состояние усугубляется имеющимися нарушениями в обмене веществ, сахарным диабетом, подагрой.
Сочетание нескольких факторов приводит к тому, что шейный миозит возникнет с большей вероятностью, например, если после перенесенной вирусной инфекции человек подвергся переохлаждению. В подростковом возрасте миозит часто возникает в результате чрезмерных физических нагрузок во время тренировок, на фоне эмоциональных стрессов, в экзаменационный период.
Различные виды шейного миозита будут иметь различные причины возникновения:
Гнойный шейный миозит возникает по причине попадания в открытую рану стафилококков, стрептококков или иных видов бактерий. Подобная ситуация может произойти при травмах шеи или во время оперативных вмешательств на шейных отделах.
Инфекционный шейный миозит часто возникает в период острой стадии инфекционной или иной болезни или после ОРВИ, ревматизма, красной волчанки.
Нейромиозит кроме шейных мышц, поражает периферические нервные волокна, приводя к дистрофическим их изменениям. Причина заболевания кроется в целом комплексе воздействий: физическое переутомление должно сочетаться с переохлаждением уже воспаленной зоны. Также эта разновидность заболевания может носить системный характер, то есть возникать по причине нарушений в работе иммунной системы.
Оссифицирующий миозит шейного отдела может иметь врожденный характер, а может возникать по причине травм, инфекций, болезней внутренних органов.
Дерматомиозит может развиваться по причине гормональных нарушений в организме, может передаваться по наследству, может иметь вирусную и аутоиммунную природу.
Определить тип заболевания и уточнить причину шейного миозита поможет врач-невролог.
Лечение миозита шеи

Лечение миозита шеи зависит от первопричины заболевания. Но в любом случае, терапия требует комплексного подхода с сочетанием медикаментозных и физиотерапевтических методов.
Прием лекарственных средств
Для снятия воспаления и уменьшения болей возможно назначение НПВС и анальгетиков. Нестероидные противовоспалительные препараты назначают на то время, пока воспаление не будет ликвидировано. При выраженных болях, отеке, гиперемии, повышении температуры тела, НПВС могут быть использованы в форме инъекций: Мелоксикам (Мовалис, Амелотекс), Кетопрофен (Кетонал, Фламакс, Флексен), Диклофенак (Вольтарен, Наклофен) и пр. Комбинированными препаратами, эффективно устраняющими боли и воспаление, являются Некст (ибупрофен + парацетамол), Паноксен, Доларен (диклофенак + парацетамол).
Снять мышечный спазм и боль позволяют препараты-миорелаксанты, как-то: Толперизон, Мидокалм, Гидроксизин, Баклофен, Тизанидин и пр.
Если заболевание носит системный характер, то врач может рекомендовать к приему препараты-иммуносупрессоры. Чаще всего это кортикостероиды: Триамцинолон, Бетаметазон, Дексаметазон, Гидрокортизон, Метилпреднизолон. Они оказывают угнетающее действие на иммунную систему и способствуют быстрому снятию воспаления. Однако, эти средства имеют большое количество противопоказаний и опасных для здоровья побочных эффектов, поэтому назначать их может только специалист.
Для лечения гнойных миозитов назначают антибактериальные и жаропонижающие средства. Местные разогревающие мази в этом случае противопоказаны, так как их использование будет способствовать прогрессированию заболевания. Назначают антибактериальные препараты пенициллинового ряда, препараты из группы цефалоспоринов, макролидов.
Мази для лечения шейного миозита
При отсутствии противопоказаний, возможно нанесение на больной участок согревающих мазей. Это улучшает приток крови, способствует устранению болей. Такими мазями являются: Випратокс, Випросал, Апизартрон.
Выраженным противовоспалительным и обезболивающим эффектом обладает Фастум гель (Быструм гель). Устранить отек, снять боль и воспаление помогает комбинированная мазь Долобене.
Местное лечение с помощью мазей оказывает выраженный эффект при воспалениях, вызванных переохлаждениями и напряжением мышц.
Диета при шейном миозите
Во время обострения болезни следует исключить из меню жареные, острые, соленые блюда. Чем больше в рационе человека будет продуктов, богатых грубыми пищевыми волокнами и клетчаткой, тем быстрее будут выводиться из организма токсины.
Кроме того, необходимо соблюдать адекватный питьевой режим, особенно на фоне повышенной температуры тела. Для профилактики обострений количество выпиваемой жидкости не должно быть менее двух литров. Снять отек тканей позволяет отвар шиповника.
Имеются данные относительно того, что регулярное поступление в пищу жирных полиненасыщенных кислот является профилактикой развития воспаления в мышцах. Поэтому следует включать в еженедельное меню жирные сорта рыб: сёмгу, лосось, сельдь, путассу, тунца, кета и пр.
Физические упражнения при шейном миозите
Подбор лечебного комплекса осуществляется в индивидуальном порядке, так как значение имеет возраст пациента, причина развития воспаления и степень его выраженности.
Тем не менее, общие рекомендации сводятся к следующим:
Физические нагрузки не должны вызывать дискомфорт в зоне поражения, для чего больной мышце следует уделять максимум внимания. Упражнения обязательно должны чередоваться с отдыхом.
Важно следить за осанкой, а при наличии проблем обращаться для их коррекции к специалисту.
Позволяют укрепить мышцы спины и шеи, повысить их тонус, снять напряжение занятия в бассейне. Аквааэробика практически не имеет противопоказаний, подходит для профилактики и лечения миозитов как во взрослом, так и в детском возрасте. Кроме плавания, полезна гимнастика, езда на велосипеде.
Хорошо, если упражнения будут выполняться под контролем специалиста.
Массаж при шейном миозите
Массаж шейно-воротниковой зоны для терапии миозита играет значимую роль. При грамотном подходе, посещение кабинета массажиста позволяет снять воспаление, избавиться от застойных явлений, уменьшить боль. Хорошо зарекомендовало себя сочетание рефлексотерапии и массажа.
Что касается прогноза на выздоровление, то он чаще всего благоприятный, в том случае, если шейный миозит манифестировал по причине переохлаждения, перенапряжения. Системные разновидности заболевания хуже поддаются терапии, однако, соблюдение врачебных рекомендаций позволяет длительное время сдерживать болезнь и сохранять трудоспособность.
Автор статьи: Алексеева Мария Юрьевна | Терапевт
Образование:
С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Наши авторы
Источник