Головная боль головы при эпилепсий
Полезные статьи
Содержание:
- Причины
- Симптомы
- Особенности
- Что делать, если боль развилась
- Профилактика
 Эпилепсия – это хроническое заболевание психоневрологической сферы. Главный её признак — повторяющиеся время от времени эпилептические припадки. Нередко они являются единственным характерным симптомом. До, после и во время приступа может появляться головная боль (цефалгия). Она носит мигренеподобный характер.
Эпилепсия – это хроническое заболевание психоневрологической сферы. Главный её признак — повторяющиеся время от времени эпилептические припадки. Нередко они являются единственным характерным симптомом. До, после и во время приступа может появляться головная боль (цефалгия). Она носит мигренеподобный характер.
Причины
В качестве основных причин эпилепсии называют наследственность и органические поражения нервной ткани.
Наследственность играет роль при формировании идиопатической формы болезни. У человека наблюдаются беспричинные приступы без изменений тканей головного мозга.
 Симптоматическая форма болезни характеризуется наличием очагов патологической пульсации. Нередко они образуются под влиянием и как следствие:
Симптоматическая форма болезни характеризуется наличием очагов патологической пульсации. Нередко они образуются под влиянием и как следствие:
- травм головы;
- менингита;
- алкогольной или наркотической интоксикации;
- тяжелых инфекционных заболеваний с выраженной интоксикацией;
- сосудистых патологий;
- врожденных пороков ЦНС.
Интересный факт! Причины криптогенного формы не ясны. Общей причиной цефалгий, развивающихся при эпилепсии, называют патологии циркуляции ликвора.
Симптомы
Единственного характерного признака эпилептической формы цефалгии не существует. Головная боль при этом недуге может быть как строго локализованной, так и разлитой, средней или слабой интенсивности и иногда усиливающейся при физическом или нервном напряжении.
Важно! В ряде случаев на развитие эпилепсии может именно головная боль, периодически возникающая на протяжение долгих лет
 Нередко боль возникает «на ровном месте» при нормальном самочувствии эпилептика. На ее фоне появляется рвота и психоэмоциональные расстройства. При этом частота приступов варьируется от 1-2 в месяц до двух-трех в год. При диагностике у таких больных часто выявляют симптомы гидроцефалии мозга и воспалительные явления в паутиной оболочке.
Нередко боль возникает «на ровном месте» при нормальном самочувствии эпилептика. На ее фоне появляется рвота и психоэмоциональные расстройства. При этом частота приступов варьируется от 1-2 в месяц до двух-трех в год. При диагностике у таких больных часто выявляют симптомы гидроцефалии мозга и воспалительные явления в паутиной оболочке.
Особенности
Мигренеподобные боли у эпилептиков встречаются довольно часто. Врачу для последующего лечения важно выявить связь приступа с возникновением эпилептического припадка.

Для этих целей применяется следующая классификация головной боли:
- Возникающая перед пароксизмом – преиктальная. Данный вариант встречается редко. По статистическим сведениям, его признаки отмечаются всего у одного из 16 больных с диагнозом эпилепсия. Клинически этот вид более всего сходен с мигренью.
- Ощущаемая во время эпилептических проявлений – иктальная. Речь идёт о состояниях с сохранённым сознанием. Встречаются относительно редко и не относятся к характерным.
- Развивающаяся после перенесения эпиприпадка – постиктальная. Самый часто встречающийся болевой синдром. Он регистрируется у каждого пятого эпилептика, носит либо мигреневый характер, либо напоминает боль напряжения.
- Цефалгия, беспокоящая в межприступный период – интериктальная. Её можно отнести к спорадическим случаям и отследить какие-либо закономерности появления затруднительно.
Что делать, если боль развилась
 Чтобы знать, как поступать в этой ситуации, и чем помочь эпилептику, его необходимо в первую очередь отвести на консультацию к врачу-неврологу. Важно понимать, что боль — только следствие болезни, а не ее причина. А лечить нужно как раз причину. Болевые ощущения зачастую снимаются простыми анальгетиками. Прием специфических противоэпилептических препаратов поможет предупредить развитие приступов болезни. Больным рекомендуется избегать воздействия предрасполагающих факторов, в том числе — стрессов, нервного напряжения, психоэмоциональных переживаний.
Чтобы знать, как поступать в этой ситуации, и чем помочь эпилептику, его необходимо в первую очередь отвести на консультацию к врачу-неврологу. Важно понимать, что боль — только следствие болезни, а не ее причина. А лечить нужно как раз причину. Болевые ощущения зачастую снимаются простыми анальгетиками. Прием специфических противоэпилептических препаратов поможет предупредить развитие приступов болезни. Больным рекомендуется избегать воздействия предрасполагающих факторов, в том числе — стрессов, нервного напряжения, психоэмоциональных переживаний.
Профилактика
Хороший эффект обеспечивает своевременное прохождение профилактических осмотров у эпилептолога. Врач будет корректировать назначенную терапию. Если амбулаторная помощь не приведет к должному результату, может потребоваться госпитализация. Во время нахождения в стационаре важное внимание уделяется уточнению природы болей и наличия дополнительных факторов, провоцирующих ее. С этой целью назначаются ЭЭГ, КТ и МРТ.
Немаловажное значение имеет соблюдение режима: чередование сна и бодрствования, диеты, разумных физических нагрузок. Не следует забывать о необходимости избегать стрессовых ситуаций. Эпилептик должен раз и навсегда отказаться от наркотиков и алкоголя.

Для снижения риска появления эпилепсии и сопровождающих её головных болей у новорожденного, будущая мать должна:
- своевременно стать на учет у гинеколога и строго выполнять все его рекомендации;
- не допускать развития вирусных и бактериальных инфекций, при появлении — лечить их;
- избегать воздействия токсических веществ. В том числе — паров лакокрасочных изделий, алкоголя, сигарет, наркотиков.
Если вам были выписаны противосудорожные, не меняйте их на дженерики. При наличии фотосенситивности по ЭЭГ, старайтесь ограничить просмотр телепередач, роликов в интернете, носите на прогулке солнцезащитные очки.
Литература:
- Избранные лекции по неврологии : учебное пособие для системы послевузовского проф. образования врачей / [Вейн А. М. и др.] ; под ред. Голубева В. Л. – Москва : Эйдос Медиа, 2006 (М. : ФГУПП Детская книга). – 621 с.
- Клиническая неврология и функциональная нейрохирургия : достижения науки и практики во второй половине XX столетия /Тюмень : ГОУ ВПО ТюмГМА Росздрава, 2007. – 487 с.
- Эволюция в клинической эпилептологии [Электронный ресурс] [Текст] : монография. – 2-е издание, стереотипное. – Москва : Издательство «ФЛИНТА», 2015. – 581 с.
Авторство и редактура текста:
Заведующий отделением психиатрии и наркологии МЦ “Алкоклиник”, психиатр-нарколог Попов А.Г., врач психиатр-нарколог Серова Л.А.
НЕ НАШЛИ ОТВЕТ?
Проконсультируйтесь
со специалистом
Или позвоните:+7 (495) 744-85-28
Звоните! Работаем круглосуточно!
Наши врачи
посмотреть всех врачей
Фото Медицинского центра “Алоклиник”




посмотреть все фото
вернуться к списку статей
Источник
Признаки заболевания зависят от разновидности припадка. Кроме классического выделяют следующие виды болезни:
Каталептическая. Основная причина возникновения — эмоциональное перенапряжение. Приступ эпилепсии развивается при сильных эмоциях. Характеризуется сохранением сознания. Больной во время приступа постепенно садится на пол.
Нарколептическая. Характеризуется возникновением резкого желания лечь спать. Больной может погрузиться в сон в любом положении тела. Разбудить человека сразу не удастся. После припадка больной пребывает в хорошем самочувствии.
Истерическая. Причина возникновения — психическая травма ранее. Приступ развивается в присутствии людей. Больной постепенно садится на пол, пребывая в это время в сознании. Длится на протяжении 30 минут. Пациент стучит верхними и нижними конечностями, катается по земле.
Врождённая или идиопатическая. Развивается по причинам, которые невозможно точно установить. Предположительно, врождённая эпилепсия обусловлена генетической предрасположенностью. Может протекать в любой форме — лобной, височной или затылочной, с судорожными приступами или без них.
Приобретённая. Развивается после перенесенных черепно-мозговых травм, инфекционных заболеваний головного мозга, например, энцефалита или менингита. Проблему также провоцируют опухоли мозга, инсульты, рассеянный склероз, сильные интоксикации. Симптоматика также зависит от формы — лобной, височной, теменной, судорожной или бессудорожной.
Симптоматическая. Заболевание связано с черепно-мозговыми травмами, опухолями головы и шеи, инфекционными заболеваниями, тяжёлыми интоксикациями. Проявляется симптоматическая эпилепсия многократными приступами с судорогами и потерей сознания.
Джексоновская. Развивается при образовании в головном мозге органической патологии — абсцесса, аневризмы, опухоли, то есть свидетельствует об органическом поражении головного мозга. Провоцирует преимущественно локальные судороги в одной части тела, которые по мере прогрессирования болезни становятся генерализованными.
Лобная. Проявления приступов зависят от того, какая часть лобной доли вовлечена. Эпилептическая активность может провоцировать неконтролируемые действия, наплыв многочисленных мыслей и их резкую остановку, неожиданные эмоции.
Затылочная. Эта форма заболевания распространена меньше остальных. Провоцирует у пациентов нарушения со стороны зрения, например, мигающие образы перед глазами, потерю части зрения, бесконтрольные движения глаз, дрожание век.
Височная. Самый распространенный вид эпилепсии. Больному испытывает дежавю, ему кажется, что он переживал некоторые ощущения, события, чувствовал запахи и звуки. У него повторяются эмоции и чувства, например, гнев или восхищение.
Алкогольная. Развивается у людей с хроническим алкоголизмом и тех, кто никогда не пил, после разового злоупотребления. Провоцирует бесконтрольные движения, например, когда пациент начинает раздеваться или кружиться на месте. В тяжёлых случаях приводит к психозам.
Бессудорожная. Специфическая разновидность эпилепсии, при которой у пациента не происходят судороги, но случаются приступы кратковременного отключения сознания. Пациент внезапно перестает двигаться, его взгляд фиксируется в одной точке, речь обрывается. Через несколько секунд сознание возвращается, воспоминания о приступе отсутствуют.
Источник
Резко проявляющиеся приступы, нарушения работы ЖКТ и вегетативная симптоматика — это могут быть признаки одновременно мигрени и эпилепсии.
Подобное сходство часто усложняет постановку диагноза. В статье мы подробно разберем оба недуга и все, что связано с ними, отталкиваясь от имеющихся на данный момент работ и исследований.
О мигрени
Для болезни характерна спонтанно возникающая головная боль. «Накидывается» она на человека приступами. Недуг считается хроническим. Природа неврологическая. Причина же кроется в излишней возбудимости нейронов ЦНС, преимущественно генетической.
- Классификация мигрени
- Распространённость мигреней
- Генетическая предрасположенность
- Происхождение и механизмы зарождения
- Диагностика и симптоматика мигрени с эпилепсией
- Признаки, позволяющие диагностировать отдельные виды мигрени
- Отличительные черты приступа мигрени
- Головные боли и эпилептические приступы
- Дифференциальная диагностика мигрени и эпилепсии

ВОЗ поставила мигрень на шестое место в списке нестандартных причин, мешающих людям полноценно заниматься трудовой деятельностью
Классификация мигрени
В МКБ-10 нарушению здоровья присвоен код G43. Тут же приводятся следующие классификации:
- G43.0 — без ауры. Она же простая;
- G43.1 — с аурой. Классическая;
- G43.2 — мигренозный статус. Это тяжело протекающая форма. При ней болевые наплывы возникают последовательно. Один за другим. Состояние может длиться 3-5 дн.;
- G43.3 — осложненная разновидность мигрени. Возможна рвота, припадки и даже потеря сознания;
- G43.8 — другая;
- G43.9 — неуточненная.
Немного о процентном соотношении
Так S. D. Silberstein с коллегами сообщает, что больные эпилепсией в два раза чаще страдают мигренью и разделяет виды эпил. в процентном соотношении. В итоге головные боли проявляются:
- При роландической — в 62% случаев;
- При абсансной — в 34%;
- При парциальных формах — в 8%.
Будучи лабораторией ЭЭГ-мониторинга, специализирующейся на выявлении и ведении эпилепсии, нам самим нередко приходилось сталкиваться с обоими заболеваниями. И вышеописанные данные вполне соответствуют действительность.

У какого числа людей с эпилепсией возникают мигрени: головные боли проявляются у 59% персон с эпил. Музалевская Д.С., Коротков А.Г., и Колоколов О.В. в своей научной работе от 2016 года указывают, что нежелательные ощущения возникают в межприступном периоде. Они же разделяют их на три типа:
- У 41% — не обнаружено.
- У 18% — мигрень без ауры;
- У 33% — боли с ощущением напряжения;
- У 8% — головные боли нестандартного характера.
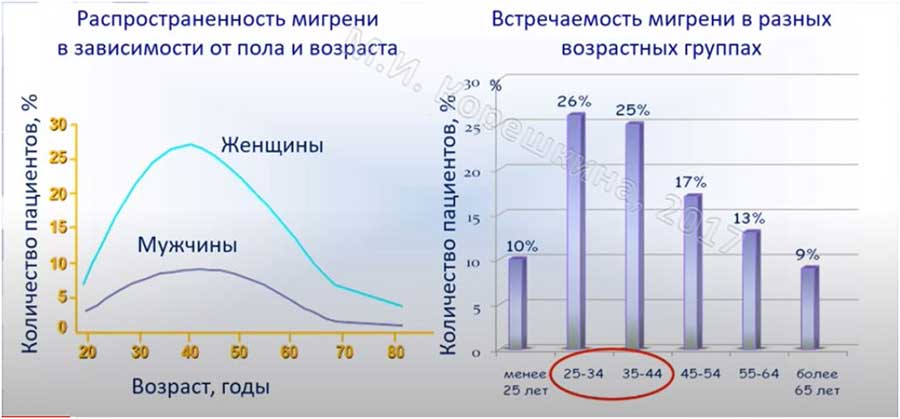
Распространённость мигреней
Заболевание распространено у молодых людей. Чаще присутствует у лиц в возрасте 25-44 лет. Еще Dennis М. S., Warlow С. P. В 1992 году указывают, что у детей в 5-15 лет мигрень обнаруживается в 10% случаев. До 12 лет чаще мальчики. А после пубертатного возраста 60-70% больных — это женщины.
Сколько людей страдает от мигрени: согласно Глобальному Обзору Бремени Заболеваний с 1995 по 2005 от ВОЗ, недугу подвержены 14,5% населения планеты — это свыше 1 млрд человек. Вот информация, предоставленная неврологом М. И. Корешкиной в 2017 году:
Генетическая предрасположенность
Мигрень — генетическое заболевание. Так у 50-60% страдающих недугом, родители тоже его имели. ВработахKleindorferD., PanagosP., PancioliA., атакжеBromfieldE. B., HendersonG. V. Seizuresот 2002 г. указывается, что в семьях, где оба родителя подвержены головным болям, дети получат их по наследству с 60-90% вероятностью. В 70% случаев недуг передается от матери, в 30% от отца.
В итоге можно вывести типичный портрет пациента:
- Женщина, работает;
- Возраст — 25-45 лет;
- Наследственность — отягощенная.
Происхождение и механизмы зарождения
Возникают головные боли из-за генетически детерминированной лимбико-стволовой дисфункции, при которой изменяется связь ноцицептивных и антиноцицептивных узлов. Приступам предшествует следующее:
- Выделение медиаторов в кончиках тройничного нерва;
- Выделение нейропептидов воспалительного типа;
- Запуск тригемино-васкулярной системы;
- Снижение серотонина;
- Расширение сосудов.
Результат — стенки сосудов становятся тоньше, они пропускают алгогенные вещества. Те попадают в околососудистое пространство. Возникает воспаление, которое и приводит к головной боли. Также предполагается, что корковая депрессия способна провоцировать мигрень.
Диагностика и симптоматика мигрени с эпилепсией
Давайте разберем особенности и детали выявление разных видов недуга, вызывающего головные боли:
Клиническая картина
Чтобы распознать мигрень или же эпилепсию необходимо получить следующие сведения:
- Возраст пациента;
- Точку начала проявления недуга;
- Частоту и длительность приступов;
- Наличие или отсутствие, а также особенности ауры;
- Зоны головной боли и степень ее выраженности;
- Триггеры (провоцирует ли что-то симптомы);
- Сочетание различных признаков (примеры будут ниже в таблицах).
Факторы, провоцирующие мигрень: список здесь обилен. Тут и стрессовые ситуации, страхи, негатив. Также приступ может вызываться нижеуказанными пунктами:
- Мерцающие образы, световые;
- Излишняя усталость (переутомление, недосыпание, ослабление организма голодом;
- Обычное употребление какао-продуктов, сыра или орехов;
- Внешняя среда — духота, запахи, погода;
- Лекарственные препараты.
Отметим и то, что при менструальном цикле, мигрени наблюдаются у 60% женщин.

Мигрень на данный момент неизлечима в силу своего генетического происхождения. Однако существует множество подходов, помогающих избавиться от негативных ощущений и социальных ограничений, вызываемых болезнью.
Признаки, позволяющие диагностировать отдельные виды мигрени
Диагностика мигрени без ауры: данный вариант ГБ можно определить благодаря 5 критериям. Вот они:
- 1. Продолжительность боли — у взрослых в 4-72 ч. У детей 1-48 ч.;
- 2. Боль отвечает минимум двум параметрам — имеется пульсация, степень выраженности средняя или сильная, мигрень возникает при нагрузках физического характера, она локализуется с одной стороны;
- 3. Рвота, тошнота, страх шума и света;
- 4. Обследование у доктора, результаты длительного наблюдения, выявившего отсутствие других причин головной боли;
- 5. Приступы — минимум 5 в анамнезе. Они должны отвечать пунктам 1 и 4.
Диагностика мигрени с аурой: она встречается реже. Аурой же называется состояние, в которое человек входит до начала приступа. До появления головной боли. Отметим, что ранее перечисленные пункты актуальны и в данном случае. Добавим — мигрень с аурой устанавливается при обнаружении 2 приступов, содержащих 3 фактора из нижеперечисленных:
- Продолжительность развития симптома ауры — должен быть один признак, наблюдаемый более 4 минут;
- Последовательность симптомов — 2 и свыше наступают по очереди;
- Промежуток между аурой и головной болью — между предшествующими состояниями проходит менее 60 минут;
- Наличие дисфункции (фокальной или стволовой) — устанавливается при возможности обратить 1-2 признака ауры;
- Ограничение по времени — нет ни одного признака, длящегося более часа.
Характер симптомов указывает на вид мигрени. Чаще наступает типичная форма. В 2% случаев редкие вариации — ретинальная, базилярная, спорадическая, гемиплегическая. Взгляните на негативные факторы, возникающие при разных типах мигрени.
При базиллярной
Нарушения зрения наблюдаются с двух сторон. Есть шумы, головокружение. Слух иногда ухудшается, как и речь. Появляются сбои в работе мимических мышц рта. Случаются они и в сознании, но короткие.
При ретинальной
Нарушения зрения проявляются в виде слепых зон, расползающихся от центра к краям. Других признаков нет.
При гемиплегической
Последняя сопровождается нарушениями речи и двигательного аппарата. Если форма приступа тяжелая, возможны отклонения в работе зрительной системы. Симптомы могут оставаться до 3 дней. В дальнейшем исчезают.

Отличительные черты приступа мигрени
Чтобы отделить эпилепсию от мигрени, давайте взглянем на течение приступов последней. Здесь все понятно — 4 фазы, скрытно переплывающие одна в другую. Посмотрите на них:
- Продромальная фаза — есть у 50% пациентов. Признаки незаметны. Развивается сутки (24 ч.). Меняются эмоции, появляется раздражительность. Восприятие окружающего мира обостряется или притупляется. Параллельно ухудшается работоспособность. Возникает тяга к сладостям, иногда другим продуктам питания. Человек выглядит утомленным, много зевает. Симптомы похожи на обычные состояния, потому нередко остаются без внимания и обнаруживаются лишь врачами. По завершении фазы у людей часто возникает боль в мышцах, сонливость. У некоторых противоположная утомленности эйфория;
- Визуальные признаки — касаются зрения. Больной наблюдает световые вспышки, зигзаги, полоски;
- Тактильные признаки — сенсорные симптомы находятся строго в промежутке 4-60 минут. Проявляются в онемении и покалывании рук, нарушениях речи. Из-за этого люди испытывают стресс;
- Головная боль — пульсирующая. Чаще ощущается с одной стороны. Однако существуют и двусторонние варианты. Движение и напряжение — спутники. Рвота, шумо- и светофобии также возможны. Голова болит 4-72 часа.
А. М. Вейн с коллегами указывает на наличие церебрального ожирения, сбоев в менструации и прочие нейроэндокринные эффекты (это у 15% пациентов). Отметим и тот факт, что между приступами никаких признаков нет.
Головные боли и эпилептические приступы
Боль в области головы нередко является спутником эпилептического приступа. Она возникает вначале. Иногда с ней заканчивается припадок. Так Fenichel G. M., а также Rothner D. A предоставляют след. данные:
- У 50% пациентов наблюдается головная боль во время приступа;
- У 90% персон, страдающих височной эпил., имеются боли, но при других формах эпил. парциального типа они присутствуют лишь у 12%;
- У 15-30% пациентов сперва появляется аура, а уже потом мигрень.
Головная боль, спровоцированная приступом эпилепсии, обычно пульсирующая и смешанная. Продолжительность от пары минут до 72 ч.
Связь эпилепсии, мигрени и менструального цикла: она точно установлена. Так у 19-21% женщин, изначально страдающих ГБ, во время месячных стабильно возникают головные боли. Среди дам с эпилепсией, 30-50% сталкиваются с ГБ в момент приступов от нее.
Когда головные боли являются естественным спутником эпил. припадка, выделяются они кратковременностью (менее 1 ч.). Вместе с ними обычно наблюдается дискомфорт в области живота, вялость и сонливость. В данном случае с помощью ЭЭГ-мониторинга можно установить причину происхождения симптомов. Так Flanagan D., Karabi G. говорят, что крайне редко мигрень способна приводить к эпил. приступу.

ЛАБОРАТОРИЯ ВМ ЭЭГ работает в клиниках и медицинских центрах.
Мы выезжаем на дом к частным лицам, что позволяет не тратить время на хождения по кабинетам.
Дифференциальная диагностика (ДД) мигрени и эпилепсии
О сложности ДД:трудность постановки дифференциального диагноза обусловлена тем, что как при различных формах эпилепсии, так и при мигренях возникает повышенная эпил. активность. При этом она появляется не только при затылочных разновидностях, но и при миоклонических, абсансных и др. типах.
При ДД необходим учет особенностей, присущих различным вариантам головной боли и схожих по клинике с приступами эпилепсии. Сюда можно отнести нижеуказанные виды мигрени:
- Гемиплегическая;
- Абдоминальная;
- Базиллярная;
- Ретинальная.
В эту же группу следует отнести циклическую рвоту и головокружения у детей (пароксизмальные). Взгляните на таблицу ниже.
| Симптом | При эпилепсии | При мигрени |
|---|---|---|
| Рвота и тошнота | Для эпилепсии подобное необычно | Они характерны для всех разновидностей |
| Головные боли | Нападают приступами, диффузным эффектом. При этом мигренозные головные боли также могут присутствовать (в 50% случаев) | Часто пульсирующие ощущения в голове. Добавляются страхи перед светом и звуками |
| Визуальные галлюцинации | Редкое явление. Галлюцинации имеют характер приступов. Цветные, кратковременные. Обычно точки или др. простые формы | В глазах возникают зигзаги, линии. Чаще черно-белые. Остаются по несколько минут. Возможно появление слепых зон (скотом) |
| Преходящая слепота | Редкое явление. В большинстве случаев появляется у детей | Возникает из скотом при ауре |
| Базиллярные признаки | Баз. мигрень возникает перед эпилептическим приступом | Медленнотекущие, совмещенные с головной болью |
| Рвота циклического характера в сочетании с абдоминальными болями | При абдоминальной эпилепсии рвоты встречаются очень редко. Длятся несколько секунд | Рвоты длиной в несколько минут чаще возникают у детей, страдающих абдоминальной разновидностью мигрени |
| Гемиплегия (паралич) | Редко. Для эпилепсии характерен паралич Тодда | Встречается редко. Чаще явление семейное |
| Во время сна | Происходит пробуждение | Происходит пробуждение |
| Головокружения | Нет | Нет |
| Сонливость после приступов | Обычна | Нехарактерна |
Идиопатические разновидности эпилепсии особенно усложняют дифференциальный диагноз. К ним относится болезнь типа Гасто, а также парциальная эпил. доброкачественного вида у детей (с центро-темпоральными спайками). Взгляните на таблицу ниже:
Зрительные галлюцинации
| Длительность | Эпилепсия затылочного типа | Мигрень базиллярного типа | Мигрень с аурой |
|---|---|---|---|
| 01-60 секунд | Есть всегда | Нет | Нет |
| 1-3 мин. | Часто | Редко | Редко |
| 4-30 мин. | Редко | Средняя частота | Средняя частота |
| Каждый день | Обычно да | Нет | Редко |
| Картинка расширяется от центра к краям | Крайне редко | Бывает часто | Обычно да |
| После галлюцинаций слепота | Редко | Обычно да | Редко |
| Нарушается сознание, появляются судороги | Частое явление | Редко | Крайне редко |
| Цветные и шарообразные | Редко | Редко | Обычно да |
| Черно-белые, линии, зигзаги | Практически нет | Нет | Нет |
| Двигающиеся к другой части глаза | Обычно да | Нет | Нет |
| Боль в голове приступами | Часто | Часто | Обычно да |
| После галлюцинаций наступает тоническая девиация | Обычно да | Нет | Нет |
Др. симптомы в области неврологии
| Длительность | Эпилепсия затылочного типа | Мигрень базиллярного типа | Мигрень с аурой |
|---|---|---|---|
| Стволовые признаки | Нет | Обычно да | Нет |
| Головная боль приступного характера | Часто | Часто | Обычно да |
| Рвота приступного характера | Редко | Часто | Часто |
Слепота, полная или частичная
| Длительность | Эпилепсия затылочного типа | Мигрень базиллярного типа | Мигрень с аурой |
|---|---|---|---|
| Без симптомов до и после | Часто | Часто | Нет |
При постановке дифференциального диагноза следует обратить внимание на следующие симптомы:
- Присутствуют ли прогредиентно нарастающие ГБ;
- Есть ли у человека односторонняя головная боль на протяжении 1-2 или более лет;
- Имеются ли другие, нестандартные виды мигрени, возникающие на постоянной основе;
- Появляется ли ГБ вне приступов, впоследствии физического напряжения, кашля, во время сексуальной активности, потягивания тела и т. д.;
- Возникают ли второстепенные признаки вроде повышения температуры, тошноты и рвоты, различной неврологии;
- Появились ли мигренеподобные приступы после 50 лет.
Еще немного о диагностике мигрени и эпилепсии
Отметим и тот факт, что эпилепсия типа Гасто (детская, затылочная) дебютирует в возрасте 3-16 лет. В среднем в 7-8 лет. Однако по прошествии 2-4 лет с момента появления болезни наступает выздоровление. Данная форма недуга сопровождается трехминутными приступами, происходящими днем. Первыми возникают галлюцинации с мертвыми пятнами в глазах. Зачастую они остаются единственными признаками.
Во время приступов могут наблюдаться тонико-клонические судороги. Головные боли после таковых имеются примерно у 50% пациентов. Рвота вместе с тошнотой обнаруживается у 10% людей.

В данный момент одним из актуальных направлений в сфере исследований мигрени является изучение ее связи с инсультом. За последние годы установлено, что головные боли имеют «сосудистую» природу, как и инсульт. В итоге последний может скрываться под маской мигрени.
Примерно у 70% больных детской затылочной эпилепсией присутствует аура, длящаяся 5-15 секунд, и сопровождающаяся цветными галлюцинациями. Во время последних ребенок видит кружки, сферические объекты отличного друг от друга размера. Малыш в этом случае может не понимать, как называется данное явление. Среди обычных людей наиболее распространено выражение «Искры в глазах» по аналогии с «Искры из глаз». Также молодые пациенты говорят, что наблюдают червячков, букашек и т. п.
Образные подходы к описанию позволяют понятно объясниться с ребенком или врачом. Некоторые дети в силу наличия воображения и медийного окружения начинают думать, будто видят потусторонний мир или получили суперсилы, позволяющие узреть микробы. Менее чем у 10% больных, эти простые объекты превращаются в более осмысленные картинки вроде фигур или лиц. Возможен также амавроз на 2-5 минут. Он появляется неожиданно. При общении с пациентом сегодня проще показать картинки из интернета, введя в поиск запрос: «Зрительные ауры при мигрени».
При парциальной эпилепсии детского возраста крайне редко приходится выискивать гемиплегическая виды мигрени. Роландическая эпилепсия возникает в возрасте от 3 до 13 лет. Средним становится диапазон 7-8 лет. Обычно приступы полностью исчезают при достижении 14 лет. Для данного разновидности недуга характерны следующие проявления:
- Судороги в половине части лица, клонические, иногда переходящие на руку или ногу, находящуюся с той же стороны тела;
- Сложность произношения речи;
- Аура соматосенсорного типа;
- Судороги тонического вида;
- Слюноотделение.
Аура вышеописанного типа обычно локализуетсяс одной стороны. Она может сопровождаться жжением, ощущением мурашек или покалыванием в области щек, горла и десен. Редко данные симптомы проявляются на языке. Вероятно и возникновение онемения в области щек.
При роландической эпилепсии приступы длятся по 2-3 минуты. От 10 до 20% больных ощущают ранее описанные активные симптомы продолжительностью более 15 мин. Реже возникают длительные приступы, завершающиеся параличом Тодда.
Следите за публикациями в блоге нашей ЭЭГ-лаборатории, который регулярно обновляется. Будет еще много полезного.
Источник: глава 3, Дифференциальная диагностика — Мигрень. Е.Д.Белоусова, А.Ю.Ермаков. М.Ю.Дорофеева и др.; Лекция «Мигрень» Корешкина М.И.и др.
Источник