Кератит и боль в голове
Головная боль и отек век возникают одновременно достаточно редко. Обычно два этих признака не связаны между собой. Иногда их появление говорит о развитии тяжелых патологий внутренних органов. В каких случаях следует обязательно показаться врачу? Рассмотрим причины отека верхних век при наличии головной боли.

Головная боль и отек век
Отек верхнего века — очень распространенный симптом. Он характерен для множества глазных болезней и различных патологий внутренних органов. Также веки отекают и при отсутствии заболеваний. В редких случаях параллельно с этим симптомом развивается другой — головная боль. Данный признак также нельзя назвать специфическим. Его появление не всегда говорит о наличии патологического процесса в организме. Как правило, при развитии двух этих симптомов появляются и другие — повышение температуры тела, слабость, потеря веса и пр. Рассмотрим основные причины отека верхних век и головной боли.
Опухло верхнее веко — в чем могут быть причины?
Этот симптом может появиться по совершенно по разным причинам. Не всегда они связаны с заболеваниями. Так, веки отекают при гормональных сбоях. В таких случаях наблюдается двусторонний отек. В результате травм, после укуса насекомого или животного отечность развивается на одном пораженном веке. Эти причины не приводят к головной боли. Однако она может возникнуть у человека после приема алкоголя.
Этиловый спирт в большом количестве вызывает не только отеки век, но и всего лица. Также человека беспокоят тошнота, головокружение, головная боль, слабость, потеря аппетита. При сильном отравлении может потребоваться помощь врача. В большинстве же случаев нужно просто пить много воды, а также выспаться. Головная боль и отеки пройдут через сутки-двое в зависимости от состояния организма и объема алкоголя, который был употреблен накануне.

Кроме того, к распространенным причинам отеков век следует отнести:
- поздний ужин;
- переутомление;
- несколько стаканов воды или чая, выпитых перед сном;
- бессонница.
Основной фактор, приводящий к опуханию век и появлению мешков под глазами — это скопление в межклеточном пространстве лишней жидкости. Отекают различные части тела, но кожа лица, а в особенности век, является самой тонкой. В связи с этим отечность и заметна в первую очередь именно у глаз. Более того, опухают преимущественно верхние веки. Нижние отекают, как правило, при инфекционных глазных заболеваниях.
В каких еще случаях отек верхнего века сопровождается головной болью? Оба эти симптома могут беспокоить при различных патологиях глаз, имеющих воспалительных характер. В том числе:
- конъюнктивит;
- блефарит;
- дакриоцистит;
- ячмень;
- кератит;
- халязион.
Симптомы этих недугов схожи, поэтому рассмотрим их по-отдельности.
Головная боль и отек век при конъюнктивите
Конъюнктивит — это воспалительное заболевание глаз, при котором происходит поражение соединительной оболочки. Природа его может быть инфекционной, вирусной, грибковой, хламидийной, аллергической. Воспаление конъюнктивы, вызванное микозами или хламидиями, обычно протекает в подострой или хронической форме. Симптомы его умеренные. Головными болями обычно такие болезни не сопровождаются. Голова болит только при повышенной зрительной нагрузке, которую на время лечения необходимо ограничить.
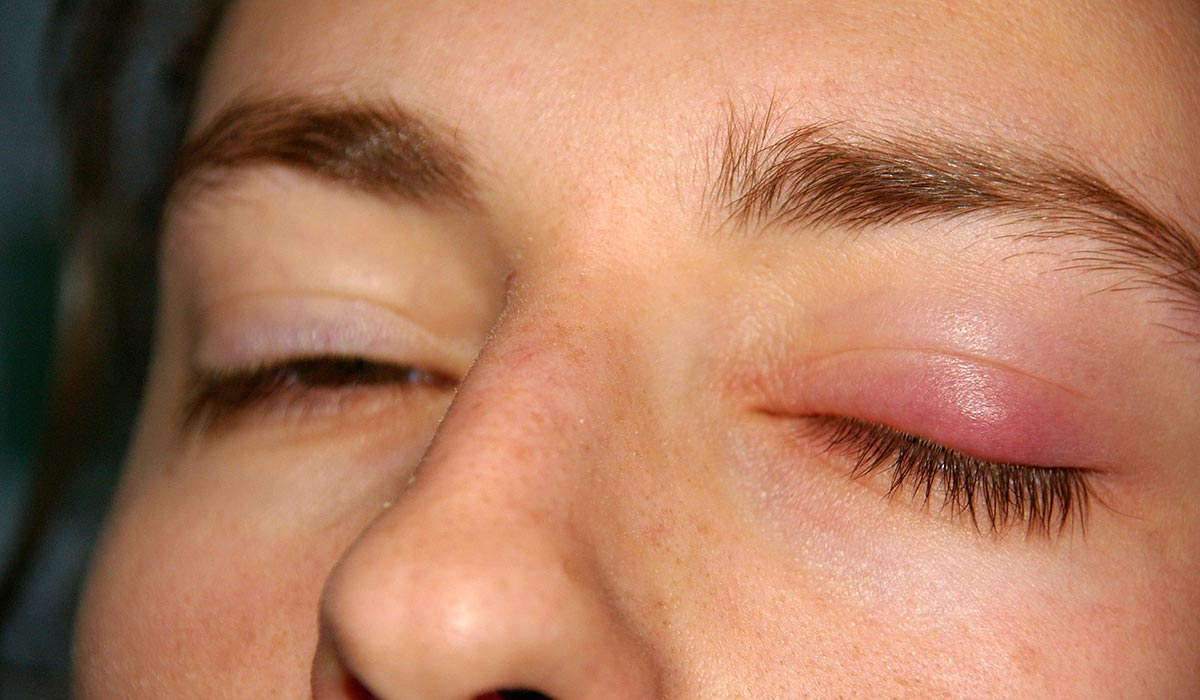
Аллергический конъюнктивит развивается остро, но для него характерны сильный зуд, слезотечение, выраженное покраснение слизистой глаза, отечность. Также могут беспокоить кашель и насморк. Головная боль не является типичным признаком аллергической реакции. Этот симптом нередко дает о себе знать при инфекционном конъюнктивите.
Зачастую воспаление соединительной оболочки глаза возникает из-за бактерий — стафилококков, стрептококков, пневмококков и пр. Для всех видов бактериальных конъюнктивитов характерен такой признак, как выделение гнойного экссудата. Также патология проявляется в следующих симптомах:
- отек век;
- сильный зуд и жжение в глазах;
- гиперемия конъюнктивы;
- выделение слизи;
- образование пленок на слизистой.
Могут быть и другие признаки, которые зависят от вида бактериального конъюнктивита и формы его протекания. При таких инфекциях больных могут беспокоить:
- озноб;
- головная боль;
- общая слабость и недомогание;
- насморк.
У пациента, особенно если это ребенок, может повыситься температура тела до 38°С.

Головная боль и отек век наблюдаются также при вирусном конъюнктивите. Это офтальмологическое заболевание развивается на фоне ОРВИ, гриппа, кори и других вирусных инфекций. Чаще всего выявляется воспаление аденовирусной этиологии. Сначала у больного появляются симптомы ОРВИ — кашель, насморк, головная боль, повышение температуры тела. При попадании вирусов на конъюнктиву возникает конъюнктивит. Как правило, его признаки начинают беспокоить через 7-10 дней. Для вирусного воспаления слизистой глаза характерны:
- умеренный зуд и жжение;
- отек века;
- легкое покраснение конъюнктивы.
При пленочном конъюнктивите на соединительной оболочке появляются сероватые пленки, при фолликулярном на веках образуются уплотнения с лимфой и кровью. Чем в более сложной форме протекает заболевание, тем более выраженными являются его симптомы. Головная боль и отек век — это не самое худшее, что может быть при некоторых разновидностях конъюнктивита, которые способны вызвать и сильное ухудшение зрения.
Любую разновидность конъюнктивита нужно начинать лечить при появлении первых его симптомов. При этом самолечением заниматься опасно. Есть риск, что заболевание станет хроническим. Кроме того, воспаление может распространиться на роговицу. Отек верхнего века, зуд, жжение, слезотечение — типичные признаки воспалительного заболевания глаз, при которых следует обязательно показаться окулисту.
Блефарит: отекло веко и болит голова — что делать?
Блефарит — это воспаление краев век. Зачастую болезнь принимает хроническую форму и часто рецидивирует. Есть множество причин и разновидностей блефарита, но в большинстве случаев выявляются воспаления инфекционной этиологии. Самые распространенные виды этого
- заболевания:
- чешуйчатый;
- себорейный;
- язвенный;
- угревой.
Для каждого из них характерны свои симптомы. Кратко можно перечислить следующие признаки всех блефаритов:

- отек век;
- зуд и жжение;
- повышенная чувствительность глаз к свету и ветру;
- быстрая утомляемость глаз;
- боль в области глазных яблок;
- нечеткость зрения;
- выделение гнойных масс;
- склеивание и выпадение ресниц;
- появление чешуек;
- сыпь на верхних веках и коже вокруг глазных яблок;
- скопления в уголках глаз пенистых выделений.
При блефарите обычно воспаляется верхнее веко. Воспаление при этом может быть двусторонним и односторонним. Симптомы могут быть явными и умеренными. Это зависит от того, в какой форме протекает патология — острой или хронической. При блефарите головная боль бывает не часто. Данный признак может появиться в двух случаях:
- больной сильно нагружает глаза чтением или работой за компьютером в период лечения;
- болезнь осложнилась, а воспалительный процесс распространился на конъюнктиву или роговицу.
Блефарит лечится с помощью глазных капель и мазей. Вид лекарственного средства определяется этиологией заболевания.
Верхнее веко опухло при дакриоцистите
Дакриоцистит — это воспаление слезного мешка. Заболевание развивается вследствие закупорки носослезных каналов, что может произойти из-за:
- аномального строения носослезных путей, их недоразвитости;
- стеноза;
- травм лица;
- глазных инфекционных болезней;
- воспаления околоносовых пазух;
- блефарита;
- насморка;
- туберкулеза;
- сифилиса.
К возникновению дакриоцистита может привести и атеросклероз. Иными словами, причин патологии достаточно много. Развивается она следующим образом. Из-за непроходимости носослезных каналов слеза скапливается в слезном мешке. Попавшие бактерии или вирусы вызывают воспаление. Проход забивается еще сильнее. Это и провоцирует сильную отечность. Она может охватывать нижнее и верхнее веко.
Также эта болезнь сопровождается:
- обильным слезотечением;
- отеком и гиперемией конъюнктивы;
- болью в уголках глаз;
- выделением слизи или гноя;
- высокой светочувствительностью.
Заболевание возникает с одной стороны лица. При тяжелом протекании отечность может привести к полному смыканию глазной щели. У больного поднимается температура, голова болит, ощущается слабость во всем теле. При таком развитии патологии высока вероятность образования абсцесса, который проявляется в размягчении тканей слезного мешка. После вскрытия образования может возникнуть внешний или внутренний свищ.
Дакриоцистит лечится консервативными и хирургическими методами. Изначально воспаление пытаются устранить с помощью медикаментов. Если они не помогают, проводится оперативное устранение непроходимости носослезных путей.
Ячмень: отекло веко и болит голова
Ячмень — это гнойное воспаление, развивающееся в толще века. Протекает заболевание всегда остро. Локализуется уплотнение в волосяных мешочках или сальных железах, расположенных в веках. Многие люди ошибочно считают, что ячмень возникает из-за переохлаждения. Но истинная причина его появления — бактериальная инфекция. Переохлаждение, слабый иммунитет, простуда могут стать располагающими факторами, способствующими развитию этой патологии. Для ячменя характерны такие симптомы:
- зуд и боль в веке;
- слезоточивость;
- покраснение и отек века;
- головные боли;
- повышение температуры тела;
- тошнота;
- слабость;
- увеличение лимфатических узлов.
Голова болит в самом начале болезни, когда повышается температура. Впоследствии этот симптом может и не беспокоить. Однако гиперемия, отек, слезотечение усиливаются. Отечность может быть настолько сильной, что глаз закрывается. Как лечат ячмень? Обычно люди делают различные примочки из отваров, приготовленных на основе трав или чая. Но с бактериями таким способом бороться бесполезно. Нередко ячмень созревает в течение нескольких дней и вскрывается самопроизвольно. Если же этого не происходит, вскрытие уплотнения осуществляется врачом в ходе операции. Она проводится амбулаторно.
Отек верхнего века и головная боль при кератите
Кератит — это офтальмологическая патология, которая проявляется в воспалительном поражении роговицы. Распространенные возбудители воспаления — бактерии, реже — микозы. Спровоцировать развитие кератита может обычная травма глазного яблока. Также попадание инфекции на роговую оболочку бывает при других глазных заболеваниях — конъюнктивите или блефарите.
Самый первый признак кератита — появление инфильтрата на роговой оболочке. Он состоит из лимфы и плазмы. Кроме того, болезнь приводит к развитию таких симптомов, как:
- светобоязнь;
- боль;
- отек конъюнктивы и век;
- слезоточивость;
- падение остроты зрения;
- блефароспазм;
- снижение чувствительности роговицы.
Нередко кератит сопровождается головной болью. Голова болит со стороны пораженного глаза. При тяжелом протекании болезни воспалительный процесс распространяется вглубь роговой оболочки. Ткани ее начинают отмирать. Образуются рубцы или язвы, что сильно сказывается на зрении. Но такое бывает только при полном отсутствии лечения.
Метод терапии зависит от вида кератита. При бактериальном назначаются антибактериальные капли и антибиотики, микотический лечат антигрибковыми препаратами и т.д.
Отек верхнего века и головная боль при халязионе
Отек верхнего века может быть вызван халязионом — доброкачественным уплотнением в толще хряща. Данное заболевание развивается вследствие закупорки выводных протоков век. Эта патология очень распространенная. Она выявляется примерно у 7% пациентов, которые приходят к офтальмологу с жалобами на воспаление век.
Закупорка выводных протоков мейбомиевых желез приводит к накоплению в них жирового секрета, необходимого для смачивания поверхности глаза. Возникает это на фоне развития ячменя, себореи, розацеа и других инфекционных заболеваний век. Вероятность возникновения халязиона повышается при:
- вирусных болезнях;
- гиповитаминозе;
- сахарном диабете;
- переохлаждении;
- патологиях желудочно-кишечного тракта;
- несоблюдении гигиены, в том числе при эксплуатации линз.
Определить халязион можно по наличию уплотнения в толще века. При этом боли обычно не возникает даже при пальпации. Постепенно градина растет, уплотняется. Она может достигать 5-6 мм в диаметре. Веко опухает, краснеет. Это может привести к закрытию глазной щели и ухудшению видимости. Развивается слезотечение, появляется зуд, наблюдается гиперемия соединительной оболочки глазного яблока.
Тревогу должны вызвать следующие симптомы:
- пульсирующая боль в глазах и голове;
- сильное покраснение кожи лица;
- повышение температуры тела;
- отек верхних и нижних век сразу;
- распространение отечности на второй глаз.
Эти признаки говорят об ухудшении состояния больного и необходимости хирургического вмешательства. На ранней стадии от халязиона удается избавиться с помощью лекарственной терапии и физиопроцедур.
Отек верхних век и головная боль: другие причины
Мы перечислили офтальмологические недуги, при которых наблюдаются одновременно головная боль и отек верхних век. Существуют и другие причины появления двух этих признаков. Некоторые заболевания являются очень сложными и опасными, например, отек головного мозга, который проявляется в таких симптомах:
- тошнота и рвота;
- головокружение;
- замедление сердечного ритма;
- косоглазие (внезапное);
- повышение давления;
- нарушение сознания.
В дальнейшем может наступить кома. Таким образом, головная боль и отек глаз — это лишь начальные признаки. Но и они могут стать поводом для визита к врачу.

Также головная боль и отек век могут быть при повышении внутричерепного давления, что сопровождается:
- болью позади глазных яблок;
- рвотой, причем иногда без тошноты, внезапно;
- затуманенностью зрения, диплопией, временной полной его утратой;
- нарушением сознания.
Головная боль усиливается, когда больной лежит. При этом обезболивающие таблетки (анальгетики), как правило, не помогают.
Отек век и боли в голове наблюдаются при сердечно-сосудистых заболеваниях. Отечность бывает по утрам. В течение дня она проходит. Головные боли то возникают, то пропадают. Зачастую человек купирует этот симптом препаратами.
Описанные два симптома, если они появляются одновременно и не проходят на протяжении нескольких дней, должны вызвать беспокойство у любого человека. Не занимайтесь самолечением, а обратитесь к врачу, чтобы вовремя начать лекарственную терапию, если она необходима.
Источник
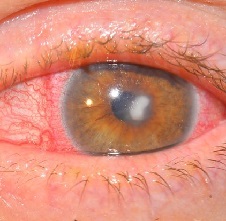 Кератит – это распространенное заболевание глаз, для которого характерно поражение роговицы.
Кератит – это распространенное заболевание глаз, для которого характерно поражение роговицы.
В толще роговой оболочки при этом формируется воспалительный инфильтрат. Больной жалуется на сильные боли, слезотечение, чувство инородного тела и туман перед глазами. При отсутствии адекватного лечения на месте инфильтрата образуется бельмо, из-за чего у человека снижается острота зрения.
Опасность кератита заключается в том, что длительное протекание болезни может ухудшить зрение пациента и привести к помутнению роговицы глаза. Согласно статистике, доля кератита среди всех глазных воспалительных патологий составляет 5-6%.
Что это такое?
Кератит – воспалительное заболевание роговицы глаза, характеризующееся ее изъязвлением и помутнением.
Основные симптомы кератита – боль в глазах, их покраснение, слезотечение, светобоязнь, снижение остроты зрения. В конечном результате, развитие кератита может привести к появлению бельма и потере зрительной функции. Основные причины кератита – травмирование передней части глазного яблока (химическое, механическое или термическое), инфицирование глаза, наличие различных глазных патологий (нарушения обменных процессов, иннервации и др.).
Довольно частыми заболеваниями, которые сопровождают кератит являются – конъюнктивит (воспаление слизистой оболочки глаза), ирит (воспаление радужной оболочки), циклит (воспаление цилиарного тела) и склерит (воспаление склеры).
Классификация
По глубине охвата воспалительными явлениями кератиты бывают:
- поверхностные (до 1/3 толщи роговицы);
- глубокие (воспаляется вся строма).
По месту расположения инфильтрированной ткани кератит может быть:
- центральным (патологическая область находится в зоне зрачка);
- парацентральным (воспаление локализуется в районе пояса радужки);
- периферическим (инфильтрат присутствует в области лимба).
Чем ближе к центру роговицы формируется инфильтрат, тем более снижаются функциональные свойства глаза.
По причине возникновения кератиты классифицируют на:
- эндогенные (вызванные специфической бактериальной флорой, аллергиями, аутоиммунными процессами, авитаминозами). В эту же группу относят и кератиты с невыясненной этиологией (розацеа-кератит, нитчатый кератит).
- экзогенные (травматические, вирусные, микотические кератиты, патологии, появившиеся в результате размножения неспецифических микробов, на фоне конъюнктивитов, мейбомитов).
Причины возникновения
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией — бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом полиартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы — прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Симптомы кератита
Независимости от формы или причины развития, кератит (см. фото) имеет стандартные симптомы, которые проявляются у всех пациентов. К ним относятся:
- повышение чувствительности роговой оболочки глаза (именно тех участков, которые не были повреждены);
- язвенные образования на роговице;
- снижение остроты зрения или другие проблемы с глазами;
- из конъюнктивального мешка начинает выделяться гной или слизь;
- покраснение оболочки глаза (гиперемия);
- помутнение роговицы (может быть поверхностным или грубым);
- развитие роговичного синдрома, который сопровождается болевыми ощущениями в пораженном глазу, спазматическими сжатиями век, а также
- повышенным слезотечением.
Существует несколько видов кератита глаза, которые отличаются друг от друга по причинам возникновения и характерным признакам. Виды кератита:
- поверхностный;
- грибковый;
- вирусный герпетический;
- бактериальный;
- вирусный (общий).
Все эти виды патологии могут носить глубокий или поверхностный характер. Теперь рассмотрим каждый из них отдельно.
| Поверхностный | В основном развивается на фоне воспаления слизистой оболочки глаз или век пациента и выступает в качестве осложнения данных заболеваний. В редких случаях поверхностный кератит возникает при развитии мейбомита – это острое офтальмологическое заболевание, сопровождающееся воспалением мейбомиевых желез, которые находятся в толще века. Обычно эта форма достаточно сложно поддается терапии. |
| Вирусный | Данный вид кератита в народе еще называется древовидным. Главной причиной его развития является вирус герпеса, которым заражены все люди на планете, но лишь после активации вируса у больного проявляются симптомы. Патология поражает большинство слоев роговицы больного, что требует длительного и сложного лечения. Согласно статистическим данным, среди всех поражений глаз герпетического характера герпетический кератит диагностируется почти у 80% пациентов. Как правило, недуг поражает органы зрения людей возрастом от 5 лет. |
| Бактериальный | На развитие бактериальной формы кератита влияют болезнетворные микроорганизмы, в частности, бактерии бледной спирохеты, синегнойной палочки и стафилококка золотистого. Но кроме бактерий, привести к возникновению патологии может банальное несоблюдение правил личной гигиены. В первую очередь, это касается людей, которые носят контактные линзы. |
| Грибковый | Чаще всего данная форма кератита возникает в результате длительного приема сильнодействующих медицинских препаратов, которые относятся к группе пенициллиновых. О развитии патологии может свидетельствовать покраснение оболочки глаза пациента, появление резкой боли и т. д. Игнорирование этих признаков может привести к снижению остроты зрения или появлению бельма на глазу. |
| Общий | Еще один вид воспаления роговой оболочки глаза, известный как вирусный кератит. Существует много различных факторов, способствующих его развитию. К наиболее распространенным относятся снижение иммунной системы пациента и заражение аденовирусами, что чаще всего происходит при заболевании ОРВ, корью или ветрянкой. |
Кератит – это серьезное заболевание, игнорировать или запускать которое ни в коем случае нельзя, так как это может привести к серьезным осложнениям. Если вы заметили у себя или у своих близких появление перечисленных выше симптомов, тогда нужно сразу же обратиться за помощью к врачу. Только квалифицированный офтальмолог, проведя диагностическое обследование, сможет поставить точный диагноз и назначить соответствующее лечение.
Кератит у детей
Причиной, провоцирующими кератит у детей, является проникающая в роговицу инфекция. При этом она может попадать туда несколькими путями – отсюда и классификация заболевания. Кроме того, провоцировать появление данной болезни, и особенно кератита у детей, могут аденовирусы, а также такие инфекционные болезни как: ветрянка или корь.
Иногда родители тревожатся, заразен или нет кератит, так как в семье могут быть ещё дети, и нужно ли изолировать их от больного малыша. Да, он передаётся контактно. Многие симптомы кератита схожи с проявлениями аллергического конъюнктивита. Даже врачам требуется многоступенчатая и тщательная диагностика, чтобы развести эти два заболевания.
Первыми признаками заболевания будут:
- болевые ощущения в глазах;боязнь света;
- обильное слёзотечение;
- ухудшение зрения;
- непроизвольное сокращение круговой мышцы глаза, которое приводит к патологическому смыканию век;
- зуд и жжение в глазу.
Лечение ребенка больным кератитом начинается с промывания слезных путей, взятия мазка с целью определения возбудителя болезни и чувствительности его к антибиотикам. Проводят местную и общую терапию. Местная терапия базируется на таких методах как инсталляции и субконъюнктивальные инъекции. Общая терапия заключается во внутривенном, пероральном и внутримышечном введении лекарственных средств.
Фото

Диагностика
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Как лечить кератит?
Различают несколько основных видов кератита:
- Вирусный. В большинстве случаев вызывается попаданием в глаз вируса герпеса. Характеризуется появлением всех типичных симптомах в выраженной форме.
- Бактериальный. Этот вид не так заметен на первых стадиях развития, но встречается чаще, особенно среди тех, кто использует контактные линзы (вследствие несоблюдения мер профилактики и гигиены).
- Грибковый. Одна из самых опасных форм, при которой наблюдается перфорация и изъязвление роговой оболочки.
- Амебный. Вызывается простейшим организмом Acanthamoeba и требует немедленного лечения, так как в запущенной форме может привести к потере зрения. Характеризуется большим количеством инфильтрата.
- Также большое количество инфильтрата наблюдается при гнойном кератите. Лечение такого вида заболевания – длительное и тяжелое, все симптомы заболевания проявляются наиболее ярко.
Иногда воспаление роговицы глаза происходит по причине воздействия солнечных лучей. Это фотокератит, при котором гнойные выделения могут присутствовать в небольших количествах.
Медикаментозное лечение
Для достижения скорейшего выздоровления применяют местную и системную терапию.
Системная терапия обязательно подразумевает:
- прием препаратов, призванных уничтожить возбудителей болезни. При гнойном воспалении назначают антибиотики (Ципрофлоксацин, Цефтриаксон, Моксифлоксацин). При вирусной природе кератита — Ацикловир. Грибковый кератит лечат Вориконазолом, Флуконазолом, Итраконазолом;
- пероприятия по дезинтоксикации (капельницы с физраствором или Реосорбилактом, обильное питье);
- назначение антигистаминных препаратов для уменьшения отечности (Зиртек, Зодак, Дезлоратадин).
Дополнительно больному назначают прием экстракта алоэ для улучшения трофики пораженных тканей и поливитаминные комплексы.
Кератиты любой природы требуют местного лечения. С этой целью применяют:
- глазные капли, содержащие антибиотики (Тобрекс, Флоксал);
- глазные капли с антисептиком (Офтамирин, Окомистин, Альбуцид), которые будут не только пагубно воздействовать на патогенные микроорганизмы, но и предупредят присоединение вторичной инфекции;
- капли Окоферон, если причиной болезни стал вирус;
- Зовиракс (мазь), если возбудителем кератита является вирус ветряной оспы или герпеса;
- капли с кортикоидами (Максидекс, Софрадекс, Тобрадекс), которые предупреждают поражение глубоких слоев роговицы;
- мази или гели, ускоряющие процессы регенерации (Лакропос, Корнерегель, Видисик).
Медикаментозное лечение кератита глаза, как правило, дополняют физиотерапией (фонофорез, электрофорез, магнитотерапия).
Паренхиматозный кератит требует специфического лечения. Первый этап — подготовка — прием йодистых препаратов, затем введение внутримышечно Биохинола. Второй этап — лечение пенициллином в течение 14 дней. Вместе с антибиотиком местно назначают мидриатики (Атропин, Ирифрин, Цикломед), желтую ртутную мазь, раствор дионина и кортикостероидные препараты.
Хирургическое лечение
В случае необходимости, врач может назначить хирургические методы лечения кератита (операцию), наиболее распространёнными из которых являются:
- Тарзорафия – частичное или полное ушивание краев век;
- Оптическая иридэктомия — иссечение участка радужной оболочки;
- Антиглаукоматозная операция – направлена на снижение внутриглазного давления и нормализацию зрительной функции;
- Кератопластика – замена поврежденного участка роговицы на трансплантат (пересадка роговицы).
Народные средства
Широко используются при лечении кератитов народные методы, которые в любом случае следует согласовать с врачом, чтобы избежать негативных последствий.
- Прополис. При вирусных кератитах, ранениях и ожогах, роговицу можно закапывать 1% водного экстракта прополиса, по 1 капле, 4-10 раз в сутки. В случае развития глаукомы и катаракты, курс продолжают до 6 недель, после делается перерыв и курс повторяют.
- Чистотел. Смешайте между собой сок травы чистотел с водным экстрактом прополиса, в пропорции 1:3. Закапывать средством глаза нужно на ночь по 2-3 капли, особенно при гнойных процессах и образовании бельма. В случае выраженного раздражения глаза и его пощипывания, к соку чистотела добавить немного больше водного экстракта прополиса.
- Лечение чесноком. Данное средство замечательно подходит для лечения герпетического кератита и герпеса на губах. Для приготовления средства необходимо выдавить над столовой ложкой через чеснодавку зубчик чеснока, после поместить кашицу с соком в небольшую емкость, например в пузырек из под жидкого лекарства. После залейте чесночную кашицу 1 ст. ложкой кипяченной охлажденной воды. После приложите палец к горлышку пузырька и тщательно взболтайте средство, и смоченным пальцем смажьте закрытое веко (снаружи). Подождите минуты 2, пока средство впитается в кожу века и повторите процедуру. Для профилактики повторного развития герпетического кератита, делайте смачивание чесночным средством глаза каждый день. Хранить средство можно до 10 дней в холодильнике, или же 2-4 дня при комнатной температуре.
- Облепиха. Для купирования симптоматики воспаления роговицы, с первого дня можно ежечасно закапывать глаз маслом облепихи, в последующие сутки закапывание нужно делать раз в 3-4 часа. Облепиховое масло также повышает остроту зрения.
- Алоэ. Срежьте пару крупных листков взрослого алоэ (растению должно быть не моложе 3х лет) и завернув в бумагу, положите их на 7 дней в холодильник, для настаивания. После отожмите из листков сок, процедите его, слейте в стеклянную тару, и растворите в нем 1 крупинку (размером с пшеничное зерно) мумиё. Полученную смесь нужно применять в виде глазных капель, закапывая ними оба глаза по 1 капле 1 раз в сутки. На второй месяц для закапывания можно применять чистый сок, без мумие.
Осложнения
После излечения кератита может остаться ряд осложнений:
- очаги помутнения, которые снижают остроту зрения (образуются рубцы, так называемое бельмо);
- развитие вторичной глаукомы;
- эндофтальмит (гнойные образования стекловидного тела);
- склерит;
- прободение роговицы;
- необратимое стойкое снижение зрения;
- атрофия зрительного нерва;
- септические осложнения.
Профилактика и прогноз
Прогноз при кератитах, в первую очередь зависит от локализации и глубины поражения роговицы. При своевременном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения, практически не оказывающие влияния на остроту зрения.
Глубокие кератиты, язвы, особенно если они локализуются в центральной и парацентарльной зоне роговицы, способны приводить к значительному снижению остроты зрения вследствие развития интенсивных помутнений и формирования грубых рубцов.
Профилактика кератитов заключается в предупреждении травм и микротравм глаза, что включает себя применение защитных очков, техники безопасности на производстве, строительстве.
Необходимо тщательное соблюдение правил ношения и ухода при использовании контактных линз; предупреждение попадания в глаз различных химических веществ, приводящих к развитию ожога роговицы и слизистой глаза; своевременное выявлении и лечении хронических блефаритов, конъюнктивитов; коррекция иммунодефицитных состояний. При начальных проявлениях заболевания своевременное обра