Не могу опрокинуть голову назад болит шея

Когда человек регулярно ощущает боль и напряжение в шее даже при незначительном наклоне головы вперед, то это является признаком патологического поражения позвоночного столба. Чтобы выявить происхождение неприятных симптомов и приступить к лечению, необходимо пройти ряд диагностических обследований. Откладывать визит к врачу не следует, иначе патология будет прогрессировать, доставляя больному дискомфорт и невыносимую боль.
Причины

Если пациенту при повороте больно наклонять голову, то причинами подобного явления могут служить:
- Перенапряжение шейных мышц. Происходит из-за долгого пребывания в одном положении.
- Спондилез, при котором происходят повреждающие изменения, затрагивающие шейные позвонки, вследствие чего костные структуры разрастаются, провоцируя появление остеофитов (деформирующих наростов).
- Симптомокомплекс шейного радикулита. При данной патологии поражаются корешки спинномозгового нерва.
- Дискогенная боль. Возникает из-за воздействия на нервные окончания выпячивающихся дисков, что часто происходит при межпозвоночной грыже, остеохондрозе, артрозе. Она способна развиться как во время движения шеей, так и в спокойном состоянии.
- Миозит. Это воспалительное поражение мышечных тканей шеи.
- Растяжение мышц. Случается при резких, неосторожных движениях либо при снижении показателей фибриллярного белка в мышечных клетках. Из–за его нехватки мышцы шейного отдела стремительно утрачивают природную эластичность.
- Радикулопатия. Сопровождается воспалением, отеками, сильными болевыми синдромами.
- Остеопороз – хроническое системное заболевание скелета, характеризующееся снижением плотности костных тканей.
- Стеноз позвоночного канала. Происходит заметное сужение центрального позвоночного канала из-за разрастания хрящевых и мягкотканых структур.
- Аномальная кальцификация – состояние, при котором кальций в организме усиленно усваивается и накапливается в соединительных тканях, вызывая уплотнение связочного аппарата.
- Межпозвоночная грыжа. Возникает при разрыве фиброзного кольца, окружающего межпозвоночные диски. При этом ядро диска смещается.
- Травмы, нарушающие целостность шейных позвонков и приводящие к их смещению. Наиболее подвержены негативному воздействию суставы, которые могут повреждаться при травмах или физических перегрузках, связанных с частыми наклонами и разгибаниями.
Ощущения боли при наклоне головы вперед или назад, а также в стороны регистрируют и при:
- Мигренозных приступах.
- Злокачественных новообразованиях.
- Остеохондрозе шейного отдела позвоночного столба.
- Артериальной гипертензии.
- Воспалении троичного нерва.
- Синусите.
Понять, с какими заболеваниями связаны боль и напряжение в шее при наклоне головы назад, в стороны или вперед, очень тяжело. Для этого следует провести комплексную диагностику.
Симптомы

Характер болевого синдрома зависит от того, какая патология послужила толчком для его появления. Боль при наклонах и движениях головы может быть резкой, пронизывающей, тянущей, сковывающей, нарастающей. Усиливаться она может в любое время под воздействием определенных факторов, например, при стрессе или употреблении определенных продуктов.
Пациенты нередко жалуются, что у них болит шея при наклоне назад, вперед, в стороны, сопровождаясь:
- Пульсацией.
- Повышенной температурой тела.
- Скачками артериального давления.
- Ограниченной подвижностью.
- Ушным шумом, гулом, звоном.
- Ухудшением зрения и слуха.
- Одышкой.
- Учащенным пульсом и сердцебиением.
- Отечностью.
- Повышенной утомляемостью, вялостью.
Особенно опасно состояние, когда кроме болезненности в шее, отмечаются интенсивные головные боли, кружение головы, рвотные позывы, онемение рук. Это сигнализирует о патологических процессах, протекающих в мозге. Острое нарушение мозгового кровообращения требует немедленной госпитализации больного.
Диагностические меры

Источник шейной боли может быть обнаружен только после грамотного обследования. Диагностика включает:
- Опрос. На приеме врач обязательно изучает анамнез и выслушивает все жалобы больного для составления полноценной клинической картины.
- Визуальный осмотр шейной зоны, черепа, области лопаток.
- Развернутое или общее тестирование биоматериала для выявления признаков воспаления.
- Инструментальная диагностика, включающая компьютерную или магниторезонансную томографию, рентген, УЗИ.
Лечебные меры

Когда пациенту наклонять больно голову вперед, назад или в стороны, то терапия проводится в зависимости от заболевания, выраженным симптомом которого выступает подобное состояние.
При выявлении радикулопатии с защемлением нервов в шейном отделе позвоночника, назначают:
- Обезболивающие препараты.
- Миорелаксанты.
- Кортикостероиды.
- Медикаментозные средства, способствующие регенерации нервных волокон.
- Витаминные комплексы.
При спондилогенной миелопатии, которая тяжело поддается лечению, назначается:
- Медикаментозная терапия, помогающая снизить болевой синдром в позвоночных отделах (миорелаксанты, нестероидные противовоспалительные средства, анальгетики).
- Физиотерапевтические процедуры, ускоряющие процесс восстановления (рефлексотерапия, магнитотерапия (статическое поле), ударно-волновая терапия (УВТ), лечебная гимнастика, нормализующая циркуляцию крови в проблемной части тела).
- Применение воротника Шанца, снижающего сдавливание позвонков шейного отдела.
При аномальной кальцификации проводится:
- Электрофорез.
- Статическое поле.
- Иглоукалывание.
При травмах и проблемах со связочным аппаратом пациентам следует пользоваться воротником Шанца. Кроме этого им назначают:
- Анальгетики.
- Миорелаксанты.
- Витамины.
При спондилезе назначают медпрепараты, снижающие интенсивность болевого синдрома. В запущенных стадиях недуга методы без операционного лечения, например, УВТ, не помогут.
При растяжении мышц в области шеи человек испытывает ноющую, мучительную боль. Врач осматривает пациента и направляет его на рентгенографию, чтобы исключить вероятность развития недугов, поражающих костные ткани позвоночного столба. Для лечения назначают обезболивающие средства, сухое тепло и покой. Уже через несколько дней состояние больного улучшается.
Если диагностирован синдром позвоночной грыжи, показано хирургическое вмешательство.
Выраженные болевые симптомы заболеваний, связанные с шейным отделом, исчезают только после устранения истинных причин. Специалисты зачастую используют консервативную методику. Также применяется массаж, физиотерапия, иглорефлексотерапия. Заниматься самолечением нежелательно, так как можно усугубить течение болезни, что приводит к нежелательным последствиям.
Источник
Болит шея, когда наклоняете голову вперед, назад или в стороны? Это беда, преследующая всех, кто вынужден долгое время проводить в напряженной позе.
Пациенты такое состояние называют «шейный остеохондроз», но у такого состояния гораздо больше причин, которые могут быть и не связаны с позвоночником. Они могут быть обыденными и не несущими угрозы, но порой, в редких ситуациях, боли в шее указывают на необходимость экстренной помощи.
Рассмотрим, почему возникает боль в шее при наклоне назад, вперед или вбок, как быстро помочь себе и в каких случаях без врача обойтись не удастся.
Почему больно наклонять голову
Самая распространенная причина такого состояния — перенапряжение шейных мышц. Для этого необязательно таскать тяжести, достаточно долго пробыть в неудобной позе.
К шейным позвонкам крепятся десятки мышц, относящихся к мускулатуре как шейного отдела, так и корпуса. Они подразделяются на сгибатели и разгибатели и вращатели кнутри и кнаружи. Они и ответственны за то, что болит шея и больно опускать голову вниз, наклонять ее назад или вбок.
Эти мускулы действуют попарно: когда напряжен сгибатель или вращатель кнутри, разгибатель или вращатель кнаружи расслаблен, и наоборот. Длительное напряжение приводит к тому, что мышца плохо снабжается кислородом и возникает спазм. Мускул не может расслабиться, нужно сперва восстановить в нем кровоток. Попытка заставить работать спазмированную мышцу вызывает резкую болезненность.
К подобной симптоматике может привести множество болезней. Например, такие заболевания позвоночника и окружающих тканей:
- остеохондроз — дистрофия тканей позвоночника, начинающаяся с межпозвонкового диска, а затем переходящая на окружающие ткани;
- спондилез — появление остеофитов (плотных участков ткани там, где их быть не должно);
- радикулит — поражение корешков спинномозговых нервов;
- миозит — воспаление шейных мускулов;
- остеопороз — снижение плотности и повышение хрупкости костей, порой приводящее к спонтанным переломам, в том числе — шейных позвонков;
- стеноз позвоночного канала — сужение канала из-за того, что разрастаются окружающие его хрящи и мягкие ткани;
- межпозвоночная грыжа — разрыв фиброзного кольца диска и выпячивание его ядра, вызывает болезненность различного характера или даже парезы в зависимости от того, в каком именно месте произошел разрыв;
- новообразования (опухоли), сдавливающие корешки нервов.
Это наиболее частые заболевания, из-за которых, когда болит шея, больно наклонять голову вперед, назад или вбок. Следующая причина — травмы. Как правило, пациент может точно назвать событие, ставшее причиной боли. Чаще всего шею травмируют резкие движения. В результате голова резко наклоняется навстречу воздействующей на человека силе, а затем по инерции откидывается в противоположную сторону. Это — «хлыстовая» травма. Ее наиболее вероятный результат — растяжение или, реже, надрыв мышц или сухожилий, участвовавших в движении.
К болезненности при изменении положения головы может привести и перелом или смещение позвонков. Поэтому, если сильная боль возникла в результате травмы или через 2-3 дня после нее, необходимо обязательно обратиться в травмпункт.
Среди болезней, не связанных с шейным отделом, характерные симптомы могут возникать при мигрени (как и голова, шея при этом заболевании беспокоит тоже чаще с одной стороны), гипертонии, синусите и гайморите, воспалениях различных нервов и нервных сплетений.
Что может сопровождать боли в шее
Боль в шее при наклоне головы вперед, вправо, влево или назад — сама по себе симптом, но иногда она сопровождается ощущениями, которые помогут врачу точнее установить предварительный диагноз.
Если шея болит при наклоне головы назад, вперед, влево или вправо, и в руке с больной стороны ощущаются боль и онемение, это говорит о корешковом синдроме или состояниях, связанных с повреждением межпозвонковых дисков. Если же «стреляет» в разные части тела, и боль не купируется выписанными препаратами, чаще всего так проявляется воспаление нервов, невриты.
Если шея болит при повороте и наклоне, и при этом у пациента возникают головокружение, тошнота, боли в затылке, вероятны проблемы со спинномозговым каналом, смещение позвонка или его подвывих, межпозвоночная грыжа.
Повышение температуры тела, сопровождающее основной симптом, может указывать на миозит — сильное воспаление мышцы. Если оно сопровождается рвотой, спутанностью сознания, сильными головными болями, нужна экстренная помощь: это может указывать на воспаление не мягких тканей, а головного или спинного мозга.
Как устанавливают диагноз
Чтобы установить диагноз, необходим в первую очередь очный осмотр врача. Для начала — терапевта, который разберется, связана боль с шейным отделом позвоночника или имеет другие причины. Исключение — если заболело после травмы. Тогда необходимо посетить травматолога, поскольку в травмпунктах есть оборудование, позволяющее быстро определить, есть ли угроза здоровью пациента.
Если травмы не было, а терапевт выяснил, что боль связана непосредственно с тканями шеи, будет назначен рентген в двух проекциях. В случаях, когда результатов снимка недостаточно, назначают магнитно-резонансную томографию (МРТ). Исследование позволяет выявить состояние мягких тканей: изменения внутри спинномозгового канала, новообразования у корешков нервов, воспаление мышц и связок. УЗИ связок назначают в таких случаях редко, анализы крови — практически никогда.
С результатами исследований пациенты направляются на консультацию к неврологу или, реже, вертебрологу. Если же обнаружены признаки заболеваний, при которых поражение шеи вторично, терапевт направит пациента к другим специалистам.
Как вылечить, не навредив
Стандарт лечения болей в шее такой же, как и для лечения других отделов позвоночника. Это нестероидные противовоспалительные средства, при помощи которых уменьшается боль и частично купируется воспаление, и физиотерапия, направленная на улучшение кровообращения на больном участке либо на доставку к нему лекарственных препаратов. Часто в курс добавляют витамины группы В, а также лекарства, расслабляющие мускулатуру. Такого набора лекарств в большинстве случаев достаточно, чтобы снять болезненность.
Обилие причин цервикалгии, в том числе связанной с движениями головой, приводит к тому, что не всегда стандартная терапия поможет. Поэтому и недопустимо самолечение или лечение без обследования. На первом приеме врач может назначить лекарства, чтобы облегчить состояние пациента, но вместе с ними необходимо рекомендовать и диагностические процедуры.
Если выясняется, что причину можно устранить полностью, то лечение изменяется. Но бывает так, что причина в хроническом заболевании, либо ее вообще не могут установить при обследованиях. В таких случаях может помочь мануальная терапия.
Прибегать к мануальной терапии до полноценного обследования состояния позвоночника нельзя. Этот метод лечения подразумевает серьезное воздействие на мышцы и суставы, и в некоторых ситуациях может навредить.
Лайфхаки от боли в шее
Лучшее средство для того, чтобы не беспокоила боль в шее сзади, спереди или сбоку при наклоне головы — как раз наклоны и повороты. Периодическая разминка в течение дня — и болезненные ощущения начинают беспокоить пациента гораздо реже. Главное — не делать упражнения через боль. Может быть неприятно, вправе появляться тянущие ощущения. Это значит, что пока такой амплитуды движений достаточно, но упражнения продолжать необходимо. А вот когда человек не может наклонить голову влево или вправо потому, что болит шея, физкультуру надо прервать и обратиться за помощью.
Чтобы не было больно запрокидывать голову назад и отступила боль в шее, нужно приглядеться к рабочему месту и к кровати. Матрас и подушка должны быть ортопедическими, степень их жесткости порекомендует врач. Рабочее место должно минимально нагружать позвоночник и мышцы. При работе за компьютером стопы, голени, бедра, корпус, плечи и локти должны находиться под прямым углом друг к другу, а монитор и клавиатура — прямо перед пользователем, так, чтобы не приходилось для работы поворачивать голову или корпус и тем более удерживать их в таком положении весь день.
Если человек часто не может наклонить голову влево или вправо потому, что болит шея, нужно обратить внимание на окна, вентиляторы или поведение пациента в автомобиле. Сильный направленный поток холодного воздуха вполне может причинять такие неприятности. Просто из форточки надуть так, чтобы возникла выраженная болезненность, не может. А вот плохо отрегулированный кондиционер или поток воздуха из щели окна при движении автомобиля на это способен. Такую причину устранить проще всего: нужно чуть изменить свои привычки или отрегулировать шторку кондиционера так, чтобы поток холодного воздуха шел параллельно потолку.
Источник
- Время чтения статьи: 2 минуты
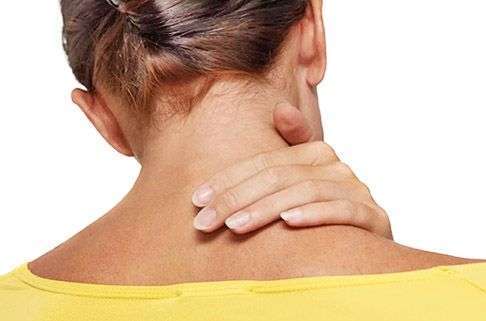 Шейный отдел позвоночного столба больше других подвержен различным проблемам и травмам — из-за высокой подвижности. Первым признаком большинства заболеваний и любых травм является боль, которая возникает сзади.
Шейный отдел позвоночного столба больше других подвержен различным проблемам и травмам — из-за высокой подвижности. Первым признаком большинства заболеваний и любых травм является боль, которая возникает сзади.
Как и где именно может болеть шея сзади?
Боли в задней части шеи могут проявляться по-разному. Прежде всего ощущения делят на несколько типов (в зависимости от места их проявления:
Висцеральная: развивается как следствие проблем с внутренними органами, находящимися ниже шеи.
Соматическая: развивается как следствие травм позвоночного столба.
Центральная: развивается как последствие повреждений ЦНС.
Нейропатическая: развивается из-за нарушения работы периферической или центральной нервной системы, если они вызваны неправильной деятельностью нейронов.
Ощущаться это можно следующим образом:
Боли в мышечных волокнах. Могут возникать как с обеих сторон, так и с одной — справа или слева.
Боли сзади шеи, иррадиирущие в другие части тела: в затылок (основание черепа), в голову, в плечевой сустав, в руку, в ухо.
Боли в тканях.
Чаще всего болезненные ощущения возникают в сочетании с другими симптомами.
Самыми распространенными среди них являются:
Головокружение.
Уменьшение чувствительности, онемение рук (сильнее всего ощущается на кончиках пальцев).
Головная боль.
Потемнение в глазах.
Неприятные ощущения по времени проявления могут быть:
Хронические. В этом случае шея болит сзади постоянно. Интенсивность может изменяться: ослабевать (к примеру — после применения обезболивающих) и нарастать.
Острые. Появляются после полного отсутствия. Обычно указывают на появление проблем, или на обострение имеющейся болезни. Могут проявляться как без явных причин, так и после каких-то действий или ситуаций (резкое движе
ние, переохлаждение, полученная травма).
Возможные причины
Шея может заболеть сзади (справа, слева, с отдачей в другие части тела) по ряду причин:
Резкие движения головой, особенно если они делаются после сидения/лежания в одной позе.
Переохлаждение шеи.
Длительное пребывание в неудобной позе (лежа, сидя, стоя — неважно). Особенно актуальный фактор для лиц, ведущих малоподвижный образ жизни или имеющих сидячую или стоячую работу.
Неправильно выбранная подушка.
Травмы шейного отдела позвоночного столба, мышц или связок — «свежие» или полученные давно (в случае неправильного или неполноценного лечения, или если травма была слишком серьезной, и организм не восстановился до конца).
Ревматические болезни.
Патологии шейного отдела позвоночника, мышц или связок — врожденные или приобретенные.
Ряд прочих заболеваний: лимфаденит, заглоточный абсцесс, некоторые инфекционные патологии (полиомиелит, остеомиелит, столбняк), болезни соединительной ткани.
Заболевания внутренних органов (в первую очередь — желудочно-кишечного тракта или сердца), при которых болезненные ощущения могут отдавать в шею.
Психологические факторы: стрессы, напряжения, депрессия. Сильные переживания приводят к болям невротического характера.
Отдельно стоит выделить ряд патологий костно-мышечной системы, при которых чаще всего появляются боли в задней части шеи:
Мышечные спазмы: возникают из-за длительного неудобного положения головы (в том числе когда человек спит).
Остеохондроз: потеря эластичности межпозвоночных дисков. Боли в шее с иррадиацией в затылок и голову — первый признак этой патологии. Проявляются они обычно постоянно, или после неосторожных движений головой.
Протрузия и грыжа. Основной фактор, приводящий к болям в шее справа или слева, или с обеих сторон. Часто боли могут отдавать в плечевой сустав, и сопровождаться онемением рук.
Как устранить боль?
Основной совет: если болит шея сзади (у ребенка или взрослого — не важно), и причина этих ощущений неясна — в первую очередь стоит обратиться за медицинской помощью. Для точного диагноза потребуется пройти рентген, МРТ, КТ или УЗИ — в зависимости от полной клинической картины.
Для облегчения болезненных ощущений используются следующие методы:
ЛФК (выполнение упражнений). Для шейного отдела комплекс упражнений невелик, и ограничивается наклонами и вращениями головой. Ключевое правило — выполняться движения должны плавно, медленно и аккуратно.
Правильный выбор матраса и подушки. Особенно актуально, если боли явственно ощущаются после сна.
Массаж. Может выполняться как профессиональным массажистом, так и самостоятельно — до шеи можно легко дотянуться. Массажные процедуры используются при большинстве заболеваний костно-мышечной системы, и при реабилитации после травм.
Медикаментозная терапия (таблетки, мази, инъекции).
Физиотерапевтические процедуры.
Учтите: перечисленные выше методы применяются в качестве симптоматического лечения. Для полной ликвидации болезненных ощущений необходимо выявить и вылечить само заболевание.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу!
Источник