От чего болит шея у основания головы

Боль в затылке и шее – неужели цервикокраниальный синдром?
Неприятное состояние, когда болит голова сзади, в области между шеей и затылком, в большинстве случаев вызываются расстройством шейного отдела позвоночника, т.е. цервикокраниального перехода (области сзади головы, расположенной между шейным отделом позвоночника и черепом); за возникновение столь неприятного состояния, при котором болит затылок и шея, отвечает раздражение черепно-мозговых нервов. Иногда давящая боль отдаёт в стороны, вследствие чего болят плечи (с левой и правой стороны), боль в шее и затылке простреливает в виски.
Раздражение вызывает напряжение мышц вокруг шейного отдела позвоночника, нефизиологичное положение или наклон позвоночника в месте его перехода к черепу, а также отёк мягких тканей (затрагивается шея и затылок) в ответ на нагрузки (часто неправильные) верхней части тела.
Вследствие этого возникает спазм шейных мышц, который может появиться сужением артерий, снабжающих голову. Это явление, в свою очередь, может вызвать раздражение нервных окончаний в повреждённой ткани, которые передают болевые сигналы в мозг. Таким образом возникает боль (болит шея и затылок), отдающая в стороны (болят плечи, виски – с левой и правой стороны).
Как возникает боль сзади, затрагивающая шею и затылок?
В возникновении этих трудностей, когда болит голова сзади (шея, затылок) и плечи (с левой и правой стороны) наиболее важную роль играет долгосрочное воздействие нефизиологичной нагрузки на шейный отдел позвоночника, отсутствие физической активности, а с другой стороны – и чрезмерные физические нагрузки (часто болит голова сзади – шея и затылок – как и плечи с левой и правой стороны, у культуристов и очень активных спортсменов, которые забывают об отдыхе).
Фактором риска является длительное неестественное положение шейного отдела позвоночника (работа в офисе, особенно, в сочетании с кондиционированием воздуха и сквозняками).
Кроме того, у определённой части населения боль часто возникает из-за расстройств переходной области между шейным отделом позвоночника и черепа.
Факторам риска также могут быть прошлые травмы, затронувшие шейный отдел позвоночника.
Симптомы
Если вас беспокоит частая головная боль (независимо от того, где болит – шея, виски, в левой или правой стороны…), обратитесь к врачу, чтобы исключить любые другие причины ваших проблем!
Нарушения в шейном отделе позвоночника имеют место в том случае, если присутствует, как минимум, 1 из следующих симптомов:
1. Чаще всего болит шея и затылочная область.
2. Болезненность усиливается при движении головы и шейного отдела позвоночника
3. Цервиковестибулярный синдром имеет место в том случае, когда боль сопровождается головокружением, тошнотой и/или рвотой.
4. Болит не только шея, но вся верхняя часть позвоночника.
5. Присутствуют симптомы сжатие нервных корешков (уменьшение чувствительности или покалывание рук – как левой, так и правой – и боли или чувство слабости в верхних конечностях).
Также можно попробовать пропальпировать трапециевидную мышцу. Если почувствуете чувствительную область, нажатие на которую вызывает типичную боль в области шеи, целесообразно выполнять упражнения на растяжку.
Лечение
Терапия в острой фазе включает в себя физическую релаксацию. Это значит – не сидеть 12 часов подряд в одном положении! Необходим режим отдыха в тепле и сухости, кратковременное введение анальгетиков, НПВС препаратов и мышечных релаксантов.
При более долгосрочных трудностях лечение основывается, главным образом, на надлежащей реабилитации, в ходе которой расслабление шейного отдела позвоночника, массирование болезненных точек и обучение надлежащим домашним упражнениям может достаточно успешно устранить проявления цервикокраниального синдрома. В более тяжёлых случаях симптомы, по крайней мере, могут быть сведены к минимуму.
Лечение «стандартными анальгетиками»
Применяются обычные болеутоляющие средства (анальгетики), в основном, из группы НПВС и противовоспалительные препараты. Их химическое действие является относительно сложным, важно их комплексные эффекты. Кроме активного обезболивающего действия, они подавляют воспаление и уменьшить повышенную температуру. Эти препараты являются одними из наиболее часто используемых лекарств всей человеческой популяции. В мире ежедневно потребляется около 40 миллионов таблеток аспирина (ацетилсалициловая кислота). К сожалению, до 5% людей, хоть единожды при приёме препарата, испытали кровотечение из желудочно-кишечного тракта (которое наиболее часто проявляется болью в животе или наличием крови в стуле).
С другой стороны, очень похожие негативные последствия может иметь и приём других лекарств из этой группы (Парален, Нурофен, Панадол…), являющихся одними из наиболее часто используемых препаратов и способствующих развитию печёночной недостаточности.
Для того, чтобы при приёме обычных анальгетиков получить максимум пользы и избежать осложнений, целесообразно помнить несколько фактов:
1. Если боль присутствует в долгосрочной перспективе (и не является особым случаем, как в случае ревматоидного артрита и т.д.), лечение обычными анальгетиками не подходит; необходимо искать причину боли и бороться с первичным заболеванием.
2. Общие анальгетики предназначены для краткосрочного использования в низких дозах (заметьте, что даже малая доза аспирина – в 4-5 раз ниже, чем доза обезболивающего, которое используется для предотвращения сердечных приступов и инсультов, вследствие длительного использования у многих пациентов вызывает желудочно-кишечное кровотечение).
3. Если после приёма общих анальгетиков возникают проблемы с желудком, если трудности учащаются или возникли внезапно, непосредственно, после начала лечения, немедленно остановите приём препаратов и обратитесь к врачу.
4. Помните об опасной комбинации обычных анальгетиков и кофеина – она разрушают слизистую оболочку желудка; таким образом, приятная чашечка кофе вместе с «невинным» аспирином может легко превратиться в серьёзную проблему со здоровьем.
5. Высокий риск осложнений возникает из-за использования обычных анальгетиков у людей, у которых были или возникли такие проблемы, как, например, язва желудка или двенадцатиперстной кишки.
Профилактика цервикокраниального синдрома
Боль – неизбежна. Для того, чтобы уменьшить риск её возникновения, уменьшить интенсивность и, в конечном итоге, устранить в целом, следует регулярно уделять внимание реабилитационным упражнениям. Перед каждым упражнением необходимо разогреться и «раздвигаться».
Необходимо:
1. Придерживайтесь правильной техники упражнений.
2. Обеспечьте баланс в упражнениях и добавьте к тренировкам компенсационные упражнения и упражнения на растяжку.
Источник
Боль в шее внизу затылка – довольно распространенное явление, которое может носить как временный характер, так и беспокоить человека в течение продолжительного периода. Иногда удается справиться с болью своими силами, но в ряде случаев обойтись без медицинской помощи вряд ли получится.
Причины появления болевого синдрома в данной области весьма разнообразны – ими могут стать нервные и физические перегрузки, перенесенная травма черепа или неврологические заболевания. Слишком сильные и постоянные боли не стоит оставлять без внимания, и лучше проконсультироваться с доктором.
Если болит шея сзади у основания черепа, нужно в первую очередь определить очаг, откуда исходит боль. Но в этом и заключается сложность, так как человек не всегда способен понять, где именно болит. В области верхнего отдела шеи расположено большое количество нервных окончаний, и поэтому создается ощущение мигрирующей боли – она может распространяться на затылок, шейный отдел позвоночника, переходить в другие части черепа, отдавать в плечи или руки.
Причины возникновения и симптомы
Шейный отдел позвоночника состоит из 7 позвонков и отличается особой подвижностью. Строение позвонков этого сегмента позволяет поворачивать и наклонять голову. Верхняя часть связана с затылочной областью, поэтому при проблемах с позвоночником боль чувствуется позади черепа. Остеохондроз и болезни позвоночника – наиболее распространенная причина болевых ощущений в основании черепа, но существует и ряд других:
- травмы головы и шеи;
- гипертоническая болезнь и сердечно-сосудистые патологии;
- невралгия и неврит тройничного нерва;
- хроническое недосыпание и длительное нервное напряжение;
- метеочувствительность;
- аневризма мозговых артерий;
- эндокринные нарушения, сахарный диабет;
- миогелоз – болезненное уплотнение мышц шеи рядом с позвоночником;
- чрезмерное напряжение глаз;
- высокое внутричерепное давление;
- напряжение трапециевидной мышцы при долгом пребывании в неудобном положении;
- менингит;
- резкие изменения в питании.
В зависимости от причины, которая вызывает боль, отличаются и симптомы. Если это остеохондроз, боль носит постоянный характер и распространяется на близлежащие области – виски и шею. Состояние может усугубляться тошнотой, головокружением, шумом в ушах и голове и замутненным зрением.
Шейный остеохондроз все чаще встречается у молодых людей, поскольку школьники и студенты подолгу сидят за компьютером и не находят времени для занятий спортом. Негативно сказываются на здоровье позвоночника разнообразные диеты, которыми любят «баловать» себя некоторые девушки. Из-за ограничений в еде кости не получают достаточного питания, и слабеют мышцы.
Остеохондроз шейного отдела развивается постепенно, и включает несколько стадий:
- 1 – бессимптомная, иногда отмечаются болевые ощущения в области пораженного позвонка, лечение не требуется;
- 2 – смещение (дистопия) позвонков, основные симптомы – дискомфорт в верхней части спины и постоянная усталость. На этой стадии остеохондроз успешно лечится консервативными методами с применением лекарств на основе НПВС, хондропротекторов, миорелаксантов, антиконвульсантов и др.;
- 3 – разрыв диска с последующей деформацией позвоночника и защемлением нервных корешков. Требует срочного хирургического вмешательства;
- 4 – дегенеративный процесс прогрессирует и распространяется на ткани и структуры, окружающие поврежденный позвонок – спинной мозг, сосуды, связки. Позвоночный столб становится полностью неподвижным и скованным.

Чтобы не допустить развития болезни, необходимо своевременно начать лечение
Шейная мигрень, или синдром Барре-Льеу, возникает из-за проблем с кровообращением и проявляется в виде сильной головной боли. Сопровождать ее могут и другие признаки – пульсация в затылке и в области глаз, повышенная чувствительность к свету и звукам, ощущение кома в горле. Характерным симптомом является резкое усиление чувствительности кожи при надавливании на определенные точки в больных местах.
Провоцировать боли в шейном отделе может плохое кровообращение в мышцах и долгое пребывание на сквозняке. Миозит и миогелоз нередко возникают из-за травмы или неудобной позы во время сна. При миозите может болеть затылок, часть плеча и лопаточная область. Миогелоз сопровождают мышечные уплотнения и головокружения.
Гипертоническая болезнь проявляется сдавливающей и распирающей болью, которая чаще всего возникает в утренние часы. К болевому синдрому добавляется тяжесть в голове, тошнота, а при резком скачке давления возможна рвота. Кроме того, учащается сердцебиение и отмечается усиление головной боли при наклонах черепа.

Плохое мозговое кровообращение может быть причиной боли в шее и голове
Проблемы с зубами могут вызывать весьма сильные боли в различных местах головы, в зависимости от типа патологии и локализации очага воспаления. Прорезывание зуба мудрости или неправильный прикус – наиболее частые причины из области стоматологии. Тупая боль может охватывать почти всю голову и усиливаться в вечерние и ночные часы. Как правило, возникают трудности с открыванием и закрыванием рта, и в лечении нуждается височно-челюстной сустав.
Односторонняя боль в шее может быть следствием неудачного поворота головы, переохлаждения или превышения физической нагрузки, чем часто грешат начинающие спортсмены. Неудобная подушка – одна из возможных и часто встречающихся причин боли слева или справа. Такие проблемы обычно не требуют специального лечения и проходят сами в течение нескольких дней.
Резкая и внезапная боль возникает при межпозвоночной грыже, а также при смещении позвонка шейного отдела или его подвывихе. Эти состояния объединяет общий признак – слабость в верхних конечностях.
Весьма болезненное явление – невралгия затылочного нерва, возникающая вследствие защемления нервных окончаний межпозвоночными дисками в шейном отделе.
В ряде случаев шея может отражать боли в других органах, расположенных в разных частях тела – сердца, желудка или головного мозга. Новообразования в черепной коробке часто имеют дополнительный болевой симптом в основании шеи.
К развитию шейного симпатического синдрома может приводить заболевание дегенеративной природы, которое называется спондилез. Жалобы на жгучие боли в затылке и шее связаны в этом случае с разрастанием костной ткани позвонков и развитием остеофитов – серповидных и клиновидных отростков. Подвижность и амплитуда шейных движений при таком состоянии сильно ограничена, при попытках запрокинуть голову боль усиливается и может отдаваться в сердце или создавать ощущение «песка в глазах».
Некоторые виды ангины, например, лакунарная или фолликулярная, могут давать осложнения в виде шейного лимфаденита. В основном поражаются лимфоузлы передней части шеи, расположенные близко к горлу, но в ряде случаев вовлеченными в патологический процесс оказываются и затылочные. Такое осложнение бывает в случае запоздалого или неадекватного лечения основного заболевания.
Методы лечения
Терапевтические мероприятия начинаются с купирования острой боли с помощью обезболивающих и противовоспалительных средств – Диклофенака, Мидокалма, Ибупрофена и др. Первым шагом к избавлению от болей должно стать посещение врача, который установит точный диагноз и направит на необходимые анализы и исследования. В зависимости от результатов и после установки точного диагноза назначается лечение. Без этого устранить неприятные симптомы крайне затруднительно.
Обратиться можно к участковому врачу-терапевту, неврологу или травматологу. Эти специалисты проведут первичный осмотр и выпишут необходимые направления – на рентген, УЗИ и лабораторные анализы. Основное внимание всегда уделяется первичному заболеванию, которое вызывает боли в задней части шеи и затылке.
В ходе лечения используются как лекарственные препараты, так и другие методы воздействия, включающие массаж, физиотерапию и лечебную физкультуру.
Физиотерапия в борьбе против боли
Процедуры с использованием токов, магнитного поля, вибрации, акустических волн и лазера широко применяются в комплексном лечении болей в шее, вызванных различными причинами. Положительный эффект от физиотерапевтических мероприятий обусловлен их местным и избирательным воздействием на глубокие слои тканей. Применение таких процедур позволяет не только облегчить состояние пациента, но и уменьшить дозировку и количество лекарственных препаратов.

Физиолечение – надежный помощник в борьбе с болью
Физиотерапия оказывает благотворное влияние на иммунную систему, помогает снять воспаление и предотвратить рецидивы болезни. Улучшается микроциркуляция крови и обеспечивается доступ кислорода и питательных веществ к пораженным структурам. Следует отметить, что в остром периоде большинство физиопроцедур не проводится. При шейном остеохондрозе назначаются:
- электрофорез, модулированный синусоидальный ток;
- низкочастотные и диадинамические токи;
- чрескожная электростимуляция;
- ударно-волновая и магнитотерапия;
- ультразвуковая вибрация;
- лазерное лечение.
Физиопроцедуры – это очень эффективный терапевтический метод, который чаще всего становится вспомогательным. На начальных стадиях остеохондроза иногда бывает достаточно нескольких сеансов, чтобы улучшить состояние пациента. При этом лекарственные средства могут и не понадобиться.
Все процедуры абсолютно безболезненны, доступны и не затратны в финансовом отношении.
Массаж и ЛФК
Приступать к массажным манипуляциям можно только с разрешения врача, после установления точного диагноза. На основании проведенного обследования и с учетом имеющихся противопоказаний доктор выпишет направление к специалисту. Массаж воротниковой зоны, проведенный по всем правилам, помогает устранить мышечные зажимы в области шеи, которые вызывают болезненные спазмы, и улучшить кровообращение.

Массаж – это не только полезная, но и приятная процедура
Отличным дополнением к массажу служит лечебная физкультура, целью которой является укрепление мышц и связок верхней части спины и шеи. Выполняя упражнения регулярно, можно добиться вытяжения позвоночника и снижения нагрузки на межпозвоночные диски.
Гимнастический комплекс составляется врачом с учетом патологии и физических данных пациента. Тренировка состоит из трех циклов – разминки, силового блока и растяжки. Такая последовательность позволяет настроить организм на работу и плавно вывести его после активной фазы. Во время занятий необходимо следить за дыханием и постепенно увеличивать нагрузки. Для начала достаточно по 10 повторений каждого упражнения.
Если какие-то движения доставляют неприятные ощущения или боль, от них лучше на время отказаться. Можно попробовать выполнять такие упражнения раз в неделю и следить за ощущениями. По мере того, как движения станут безболезненными, их можно смело включать в тренировочный комплекс. Это будет своеобразным лечебным показателем и стимулом к новым тренировкам.
Источник
- Время чтения статьи: 2 минуты
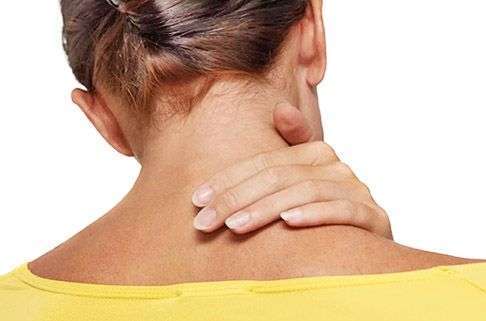 Шейный отдел позвоночного столба больше других подвержен различным проблемам и травмам — из-за высокой подвижности. Первым признаком большинства заболеваний и любых травм является боль, которая возникает сзади.
Шейный отдел позвоночного столба больше других подвержен различным проблемам и травмам — из-за высокой подвижности. Первым признаком большинства заболеваний и любых травм является боль, которая возникает сзади.
Как и где именно может болеть шея сзади?
Боли в задней части шеи могут проявляться по-разному. Прежде всего ощущения делят на несколько типов (в зависимости от места их проявления:
Висцеральная: развивается как следствие проблем с внутренними органами, находящимися ниже шеи.
Соматическая: развивается как следствие травм позвоночного столба.
Центральная: развивается как последствие повреждений ЦНС.
Нейропатическая: развивается из-за нарушения работы периферической или центральной нервной системы, если они вызваны неправильной деятельностью нейронов.
Ощущаться это можно следующим образом:
Боли в мышечных волокнах. Могут возникать как с обеих сторон, так и с одной — справа или слева.
Боли сзади шеи, иррадиирущие в другие части тела: в затылок (основание черепа), в голову, в плечевой сустав, в руку, в ухо.
Боли в тканях.
Чаще всего болезненные ощущения возникают в сочетании с другими симптомами.
Самыми распространенными среди них являются:
Головокружение.
Уменьшение чувствительности, онемение рук (сильнее всего ощущается на кончиках пальцев).
Головная боль.
Потемнение в глазах.
Неприятные ощущения по времени проявления могут быть:
Хронические. В этом случае шея болит сзади постоянно. Интенсивность может изменяться: ослабевать (к примеру — после применения обезболивающих) и нарастать.
Острые. Появляются после полного отсутствия. Обычно указывают на появление проблем, или на обострение имеющейся болезни. Могут проявляться как без явных причин, так и после каких-то действий или ситуаций (резкое движе
ние, переохлаждение, полученная травма).
Возможные причины
Шея может заболеть сзади (справа, слева, с отдачей в другие части тела) по ряду причин:
Резкие движения головой, особенно если они делаются после сидения/лежания в одной позе.
Переохлаждение шеи.
Длительное пребывание в неудобной позе (лежа, сидя, стоя — неважно). Особенно актуальный фактор для лиц, ведущих малоподвижный образ жизни или имеющих сидячую или стоячую работу.
Неправильно выбранная подушка.
Травмы шейного отдела позвоночного столба, мышц или связок — «свежие» или полученные давно (в случае неправильного или неполноценного лечения, или если травма была слишком серьезной, и организм не восстановился до конца).
Ревматические болезни.
Патологии шейного отдела позвоночника, мышц или связок — врожденные или приобретенные.
Ряд прочих заболеваний: лимфаденит, заглоточный абсцесс, некоторые инфекционные патологии (полиомиелит, остеомиелит, столбняк), болезни соединительной ткани.
Заболевания внутренних органов (в первую очередь — желудочно-кишечного тракта или сердца), при которых болезненные ощущения могут отдавать в шею.
Психологические факторы: стрессы, напряжения, депрессия. Сильные переживания приводят к болям невротического характера.
Отдельно стоит выделить ряд патологий костно-мышечной системы, при которых чаще всего появляются боли в задней части шеи:
Мышечные спазмы: возникают из-за длительного неудобного положения головы (в том числе когда человек спит).
Остеохондроз: потеря эластичности межпозвоночных дисков. Боли в шее с иррадиацией в затылок и голову — первый признак этой патологии. Проявляются они обычно постоянно, или после неосторожных движений головой.
Протрузия и грыжа. Основной фактор, приводящий к болям в шее справа или слева, или с обеих сторон. Часто боли могут отдавать в плечевой сустав, и сопровождаться онемением рук.
Как устранить боль?
Основной совет: если болит шея сзади (у ребенка или взрослого — не важно), и причина этих ощущений неясна — в первую очередь стоит обратиться за медицинской помощью. Для точного диагноза потребуется пройти рентген, МРТ, КТ или УЗИ — в зависимости от полной клинической картины.
Для облегчения болезненных ощущений используются следующие методы:
ЛФК (выполнение упражнений). Для шейного отдела комплекс упражнений невелик, и ограничивается наклонами и вращениями головой. Ключевое правило — выполняться движения должны плавно, медленно и аккуратно.
Правильный выбор матраса и подушки. Особенно актуально, если боли явственно ощущаются после сна.
Массаж. Может выполняться как профессиональным массажистом, так и самостоятельно — до шеи можно легко дотянуться. Массажные процедуры используются при большинстве заболеваний костно-мышечной системы, и при реабилитации после травм.
Медикаментозная терапия (таблетки, мази, инъекции).
Физиотерапевтические процедуры.
Учтите: перечисленные выше методы применяются в качестве симптоматического лечения. Для полной ликвидации болезненных ощущений необходимо выявить и вылечить само заболевание.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу!
Источник