При стимуляции овуляции болит голова
На чтение 4 мин.
Часто у многих женщин при овуляции болит голова. Нормально ли это? В чем может быть причина? Репродуктивная система человека устроена очень сложно, поэтому не всегда понятно, почему появляется то или иное состояние. Но прежде чем идти к врачу с такими симптомами, следует постараться определить, что происходит внутри, и в чем может быть причина.
Что чувствует женщина во время овуляции
Когда разрывается фолликул и выходит яйцеклетка, в организме происходят колоссальные перемены из-за действия гормонов. Женщина, если она особо чувствительна, может сама определить выход ЯЦ по ощущениям. Поэтому несколько дней до и после данного периода могут наблюдаться такие симптомы:
- покалывание в паху и пояснице;
- спазмы в матке;
- боль во время полового акта;
- тошнота и рвота;
- неумеренный аппетит;
- головная боль;
- изменение вкусов;
- резкие изменения настроения;
- необъяснимое чувство агрессии.
Причины боли в голове
Прежде чем определить, есть ли какая-либо патология, и стоит ли бить тревогу, важно с помощью специального календаря подсчитать, в какой конкретно день менструального цикла наблюдается сильный дискомфорт.
На вопрос «может ли болеть голова при овуляции?» можно ответить утвердительно. Факты показывают, что у многих плохое самочувствие наблюдается в конце второй недели после начала менструации. Этот период времени считается окончанием первой части цикла. В организме начинает снижаться количество эстрогена, в сосудах происходят спазмы, из-за чего нарушает прохождение питательных веществ в мозг. Это и является причиной сильного дискомфорта.
Хотя в основном болит голова во время овуляции из-за изменений гормонального фона, в зависимости от индивидуальных особенностей причина может скрываться в другом. Вот несколько моментов:
- Нарушения в водном балансе. Из-за отсутствия достаточного количества жидкости меняется состав крови. Поэтому каждому человеку следует употреблять в сутки не меньше чем полтора литра чистой воды.
- Особенное строение матки. В области этого органа в определенный период времени могут раздражаться нервные рецепторы. Это обусловлено наличием швов после операции, опухолями или искривлением.
- Гинекологическое заболевание. Когда болевые ощущения и головокружение наблюдается между первой и второй частью цикла, это может быть вызвано увеличением лейкоцитов в крови. Данный процесс происходит из-за внутреннего воспаления. Болезни гинекологического характера сопровождаются также резями, жжением и болезненным мочеиспусканием.
- Медицинские препараты. Если болит голова после овуляции или до нее, это может быть вызвано действием противозачаточных таблеток, так как гормоны искусственно поступают в организм.
- Спазмы в матке. Когда происходит овуляция, стенки матки сокращаются, чтобы продвигать яйцеклетку из яичника. В результате этого на сосуды оказывается сильное давление и кровь, которая переносит кислород, не может свободно циркулировать. Клетки не насыщаются кислородом и появляются признаки гипоксии.
- Дефицит прогестерона. Когда присутствует нехватка или резкие скачки прогестерона, начинает болеть голова до овуляции, снижается аппетит, нарушается сон и человек даже может упасть в обморок.
И еще одна причина, которая для кого-то может показаться неожиданной — это беременность. Зачатие может произойти за двое суток до и после выхода яйцеклетки. В первые дни после этого наблюдается плохое самочувствие из-за токсикоза. Оно может быть обусловлено возникшими патологиями. Например:
- замиранием плода;
- угрозой выкидыша;
- внематочной беременностью.
Как самостоятельно улучшить свое состояние?
Улучшить состояние возможно с помощью простых нестероидных противовоспалительных препаратов. Например: аспирин или ибупрофенсодержащие препараты. Они понижают жар и обезболивают. Чтобы снять спазм, который является причиной болей в голове, можно выпить спазмолитическое средство. Самыми известными таблетками являются Но-шпа и Спазмалгон.
Если принимать фармацевтические средства нет желания, можно прибегнуть к следующим методам:
- обильное питье;
- достаточно спать, чтобы полностью восстанавливать свои силы;
- избегать стрессов;
- соблюдать умеренность в еде, правильно питаться;
- употреблять витамины;
- в этот период времени исключить подъем тяжестей и активные спортивные тренировки.
В каком случае нужно обратиться к врачу
Когда возникают симптомы, не свойственные этому периоду и сохраняются в течение недели и более, нужно обратиться к врачу. Симптомы могут быть следующие:
- плохое самочувствие сопровождается тошнотой и рвотой;
- боли в пищеварительном тракте и нижней части живота;
- появляются признаки цистита (частые болезненные мочеиспускания);
- слабость во всем теле, повышается температура;
- кровяные выделения из влагалища.
При сильных головных болях гормонального характера помогают оральные контрацептивы. Но назначить их может только специалист. Эти лекарства стабилизируют гормональные скачки.
Вывод
Факты показывают, что дискомфорт в этот особенный период менструального цикла не редкость среди представительниц слабого пола. Характер боли может быть разным. В зависимости от этого каждая женщина решает сама, обратиться ли ей к врачу или же самостоятельно предпринять определенные меры для устранения плохого самочувствия. Важно следить за своим питанием и, особенно в данный период времени, употреблять больше фруктов и овощей, а также пить много воды. В таких случаях головная боль при овуляции не продлиться долго.
Источник
/О беременности/Планирование беременности. ЭКО/Проблемы с зачатием

- Овуляция и ее отсутствие
- Обследование перед стимуляцией овуляции
- Подбор схемы стимуляции овуляции
- Сколько раз можно стимулировать овуляцию
- Как долго длится стимуляция яичников
- Осложнения процедуры стимуляции овуляции
- Эффективность стимуляции овуляции
Непременное условие для наступления беременности – овуляция. Не так давно отсутствие овуляции (ановуляторный цикл) значило только одно: бесплодие. Сегодня медики успешно стимулируют овуляцию, подбор схемы происходит индивидуально, с учетом анамнеза и физиологических особенностей каждой женщины. Однако есть и общие этапы: давайте разберемся, когда врач может прибегнуть стимуляцию овуляции, какие обследования нужно пройти до этого, и какова эффективность этой процедуры.
Овуляция и ее отсутствие
Раз в месяц несколько яйцеклеток из огромного резерва в яичниках женщины «просыпаются» под действием гормонов и начинают расти. Это старт менструального цикла (обычно он совпадает с первым днем менструального кровотечения). Через неделю-полторы среди них выделяется доминантный фолликул, иногда два или три, размер которого больше, чем у остальных и достигает 15–20 мм. Через несколько дней яйцеклетка полностью созревает, и тогда оболочка фолликула разрывается. Это высвобождение полностью созревшей яйцеклетки и называется овуляцией.
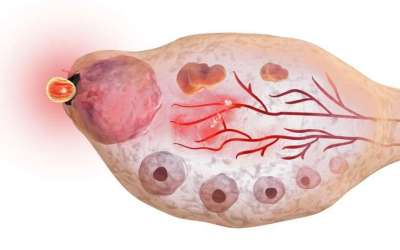 Далее яйцеклетка попадает в брюшную полость и сразу – в маточную трубу, где на протяжении суток ожидает судьбоносной встречи со сперматозоидом. Если ее не происходит – не случается и оплодотворения, яйцеклетка погибает и матка отторгает внешний слой эндометрия. Начинается менструация, цикл повторяется с начала.
Далее яйцеклетка попадает в брюшную полость и сразу – в маточную трубу, где на протяжении суток ожидает судьбоносной встречи со сперматозоидом. Если ее не происходит – не случается и оплодотворения, яйцеклетка погибает и матка отторгает внешний слой эндометрия. Начинается менструация, цикл повторяется с начала.
” Овуляция не обязательно происходит в каждом менструальном цикле; так, организм может «отменить» потенциальное оплодотворение, если в течение месяца женщина испытывала серьезные физические или психологические нагрузки, а также перенесла серьезное заболевание.
Однако если овуляции не происходят на протяжении полугода, то можно предположить наличие ановуляторного цикла.
Выходом из этой ситуации (и, соответственно, решением проблемы бесплодия) может стать стимуляция овуляции. Ее суть – выяснить причину, которая не позволяет яйцеклетке созреть и дойти до стадии овуляции, и воздействовать на яичники определенными лекарственными препаратами, которые вместо гормонов «подтолкнут» яйцеклетку к росту.
Ановуляторное бесплодие может быть вызвано:
гормональной дисфункцией;
поликистозом яичников;
избыточной или, напротив, недостаточной массой тела женщины.
Если бесплодие обусловлено этими факторами, врач может предложить стимуляцию овуляции. Также овуляцию стимулируют, если проводится подготовка к экстракорпоральному оплодотворению (для отбора нужно как можно больше одновременно вызревших яйцеклеток), а также при бесплодии, причины которого не удалось выяснить.
Обследование перед стимуляцией овуляции
Перед тем как приступить к стимуляции овуляции врач в обязательном порядке проведет ряд исследований, поскольку существует целый ряд противопоказаний для этой процедуры.
В их числе:
воспаления органов малого таза, в первую очередь – яичников;
нарушение проходимости маточных труб (если стимуляция овуляции проводится не с целью забора яйцеклеток для экстракорпорального оплодотворения);
серьезные гормональные нарушения, которые могут усугубиться из-за медикаментозной стимуляции овуляции.
Относительное противопоказание – невысокий овариальный резерв, то есть малое количество яйцеклеток, которые в принципе могут вызреть до стадии овуляции. Обычно к группам риска относят женщин после 35 лет и тех, кто перенес хирургическое вмешательство на яичниках, – в этом случае активное вмешательство может преждевременно истощить яичники и, по сути, приблизить менопаузу.
Перед тем, как врач примет решение о стимуляции, будущей маме придется пройти следующие медицинские обследования:
УЗИ органов малого таза и молочных желез;
исследование проходимости маточных (фаллопиевых) труб (либо лапароскопия, либо рентгеноскопии с контрастным веществом);
фолликулометрия (т.е. ультразвуковое исследование роста фолликулов на протяжении одного менструального цикла).
анализ крови для определения уровня: женских половых гормонов (эстроген, прогестерон), лютеинизирующего и фолликулостимулирующего гормонов, гормонов щитовидной железы, пролактина и тестостерона.
В результате врач сможет с высокой степень вероятности определить, связано ли бесплодие с отсутствием овуляции (и почему она отсутствует), или вызвано какими-то другими причинами (и стимулировать овуляцию бесполезно и даже вредно).
Если требуется именно стимуляция овуляции, то до ее начала нужно пройти те же процедуры и анализы, что и при подготовке к беременности, ведь стимуляция должна привести именно к этому приятному результату.
В их числе:
осмотр терапевта, который определит, нет ли противопоказания для беременности на данный момент (из-за заболеваний, не связанных с репродуктивной системой);
ЭКГ;
анализ крови на антитела к ВИЧ и RW;
посевы на наличие кандидоза, трихомониаза, микоплазмоза, уреаплазмоза и гарднереллы (или ПЦР-анализ для определения последних).
определение антител к краснухе, токсоплазмозу, хламидии, цитомегаловирусу (TORCH-комплекс).
Подбор схемы стимуляции овуляции
Важно! Подбор схемы стимуляции может осуществлять только врач; прием гормональных препаратов возможен только при непосредственном контроле врача!
Для стимуляции овуляции применяется множество средств, но все их по принципу действия можно разделить на четыре группы:
угнетающие производство эстрогена (уровень фолликулостимулирующего гормона, ФСГ, при этом приближается к норма), например, «Дюфастон», «Клостилбегит»;
непосредственно повышающие уровень фолликулостимулирующего гормона, например, «Пурегон»;
содержащие фолликулостимулирующий и лютеинизирующий (ЛГ) гормоны, например, «Пергонал», «Менопур»;
средства, стимулирующие разрыв оболочки фолликула, например, «Прегнил».
Врач не обязательно будет использовать средства из одной группы; возможно, в вашем случае будет лучше скомбинировать несколько средств. Специалист примет решение, исходя из вашего гормонального фона, общего состояния здоровья и успешности предыдущих стимуляций, если вы пробуете забеременеть таким образом не в первый раз.
Сколько раз можно стимулировать овуляцию
” Важно! Стимуляция овуляции – это истощающая яичники процедура, поэтому нельзя повторять эту процедуру бесконечно. Среди специалистов есть правило: гиперстимуляция яичников проводится не более 5-6 раз.
Как долго длится стимуляция яичников
В зависимости от выбранной схемы лечения длительность приема препаратов может разниться от 8–10 дней (ультракороткий протокол) до нескольких месяцев (если потребуется, к примеру, лечение эндометриоза). В целом различают протоколы:
ультракороткий – стимуляция длится 8-10 дней;
короткий – стимуляция длится от 10 до 17 дней;
Короткие протоколы проводятся в рамках естественного менструального цикла женщины. При этом одновременно подавляется выработка ЛГ и увеличивается содержание ФСГ. Основная проблема – избежать спонтанной овуляции.
- длинный – стимуляция длится 3-4 недели;
Длинный протокол предусматривает последовательное применение препаратов; сперва подавляющие выработку ЛГ гормона, затем, при максимальном снижении уровня лютеинизирующего гормона, – препараты стимулирующие рост фолликулов в яичниках.
- супердлинный – несколько месяцев.
Осложнения процедуры стимуляции овуляции
Прием гормональных препаратов может сопровождаться неприятными ощущениями: субъективным ощущением «приливов» – когда внезапно становится жарко, краснеет лицо и усиливается потоотделение; головной болью, бессонницей, небольшими болями в пояснице или в животе.
” Так же некоторые медикаменты могут влиять на настроение – порой будущие мамы жалуются на чувство необоснованной тревоги и повышенную слезливость.
Как правило, однократная стимуляция овуляции не оказывает серьезного влияния на здоровье, однако если проводится несколько процедур, особенно с небольшими перерывами, то риск осложнений значительно возрастает.
В первую очередь это уже упоминавшееся истощение яичников, а также:
возникновение кисты яичника (возможно и такое серьезное осложнение, как разрыв кисты яичника);
набор лишнего веса;
проблемы желудочно-кишечного тракта: тошнота, рвота, затяжная диарея;
асцит (скопление жидкости в брюшной полости).
Наконец, после столь активного вмешательства гормональный фон может достаточно долго приходить к исходному состоянию.
Эффективность стимуляции овуляции
 Успешность стимуляции овуляции зависит от множества факторов – от состояния здоровья женщины до опыта специалиста, подбирающего протокол стимуляции. Однако статистически в трех из четырех случаев стимуляция овуляции все же «срабатывает», то есть происходит созревание как минимум одной яйцеклетки.
Успешность стимуляции овуляции зависит от множества факторов – от состояния здоровья женщины до опыта специалиста, подбирающего протокол стимуляции. Однако статистически в трех из четырех случаев стимуляция овуляции все же «срабатывает», то есть происходит созревание как минимум одной яйцеклетки.
” Только у 15 женщин из ста после стимуляции овуляции наступает естественная беременность, что говорит о возможном наличии других репродуктивных проблем, которые не удается выявить при медицинском обследовании.
Учитывая то, что стимуляция – вовсе не безобидная процедура, сразу обсудите со своим лечащим врачом перспективы участия в программе экстракорпорального оплодотворения.
Если же вы все-таки попали в 15% счастливиц, кому стимуляция овуляции сразу же помогла забеременеть, спешим вас обрадовать: здоровье малыша, зачатого после стимуляции, совершенно никак не отличается от здоровья ребенка, чье зачатие произошло без медицинского вмешательства!
4.06.2018
Подготовила Алена Новикова
![]()
![]()
Господи,дай девочкам деток без уколов и таблеток..у меня доча тоже никак не может..32 года,,хоть бы внуков увидеть..
Не делайте лучше стимуляции, а разбирайтесь с психологической проблемой “бесплодия”. Что я только не делала, ничего не получалось пока не разобралась с психологическими причинами и кармой (помогать беременным и молодым мамочкам и искренне радоваться за них, а не завидовать что все вокруг, кроме тебя, беременны).
У меня поликистоз, первую беременность стимулировали клостилбегитом с 5 по 10 день цикла. А Дюфастон, чтоб оплодотворения яйцеклетка не вышла, принимают в конце цикла, дни не помню.
Насколько помню, дюфастон и клостилбегит это несколько разные препараты. Дюфастон принимают во второй половине цикла, когда овуляция уже должна произойти. У меня было 7 стимуляций клостилбегитом и 2 гоналом
Источник
Все препараты, применяемые для стимуляции, являются гормональными, но отличаются друг от друга видом гормона, на основе которого они созданы, – фолликулостимулирующего или лютеинизирующего (необходимого для поддержки развития яйцеклетки). Всего существует четыре группы средств для стимуляции овуляции.
- Препараты на основе ЧМГ (человеческого менопаузального гонадотропина), содержащие фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормоны в одинаковой пропорции. К ним относятся «Меноган», «Пергонал», «Менопур».
- Лекарства на основе ФСГ, чей принцип действия близок к естественному гормону, – «Гонал», «Пурегон».
- Препараты, в основе действия которых лежит угнетение эстрогена и повышения уровня ФСГ до необходимой нормы, – «Клостилбегит», «Кломид», «Серофен», «Дюфастон».
- Гормональные средства, стимулирующие разрыв оболочки фолликула и своевременный выход яйцеклетки, – «Профаза», «Хорагон», «Прегнил», «Овитрель».
Обычно в схемах применяется комбинация препаратов.
Важно!
Стимуляцию овуляции рекомендовано проводить не более 6 раз, поскольку она может привести к истощению яичников. Если в результате стимуляции желанная беременность не наступает, необходимо выбрать другие методы лечения.
Стимуляция овуляции при базовом ЭКО может проводиться по нескольким схемам, среди них:
- ультракороткий протокол – стимуляция проводится в течение 8-10 дней;
- короткий протокол – 10-12 дней;
- длинный протокол – 21-28 дней;
- супердлинный протокол – стимулирующие препараты применяют в течение нескольких месяцев, показан при запущенном эндометриозе.
Как проходит стимуляция овуляции
Стимуляция овуляции происходит под контролем врача, поскольку необходим постоянный мониторинг состояния яичников и контроль появления побочных эффектов.
Стимуляция овуляции по длинному протоколу проводится в несколько этапов:
- Блокада гипофиза антагонистами или агонистами. Назначается на 20-25 день цикла и проводится в течение 12-17 дней.
- Стимуляция яичников гонадотропными препаратами с 3-5 дня менструации в течение 12-17 дней.
- Стимулирующий укол через 24-36 часов после прекращения приема препарата.
- Поддержка желтого тела яичников уколами «Утрожестана» или прогестерона.
Короткий протокол совпадает с длительностью месячного цикла женщины. Он начинается на 2-5-й день от его начала и длится 17 дней. Процедура стимуляции проводится одновременно с подавлением гипофиза. Существует две схемы стимуляции гонадотропинами: с антагонистами (препараты «Церотид», «Оргалутран») и агонистами («Бусерилин», «Лейпролелин», «Синарел»). Протокол с антагонистами предпочтительнее, поскольку риск спонтанной овуляции в этом случае минимален.
Внимание!
На протяжении всего процесса стимуляции овуляции обязателен УЗИ-мониторинг!
Поскольку препараты, используемые для стимуляции, являются гормональными, то у некоторых женщин во время процедуры могут наблюдаться неприятные симптомы:
- тянущая боль в яичниках и пояснице;
- потливость;
- «приливы» жара;
- бессонница;
- головная боль;
- вздутие живота;
- повышенная тревожность.
Тем не менее большинство женщин отмечают, что стимуляции овуляции не вызывает у них никаких неприятных ощущений.
Оценка эффективности процедуры
Эффективность стимуляции зависит от многих факторов. В их числе:
- причины отсутствия овуляции;
- возраст женщины;
- вид применяемого препарата;
- наличие других факторов в организме, способных вызвать бесплодие.
В целом, правильно назначенная и проведенная стимуляция овуляции в 75% случаев вызывает созревание и выход яйцеклетки. Тем не менее всего у 15% женщин желанная беременность наступает с первого раза. Для остальных требуется проведение двух или трех циклов.
Риски
Кроме уже упомянутого истощения яичников, стимуляция овуляции может вызвать целый спектр побочных заболеваний:
- кистозные образования на яичниках;
- гиперстимуляция яичников;
- набор лишнего веса;
- проблемы желудочно-кишечного тракта;
- нарушения работы центральной нервной системы;
- разрыв яичников;
- гормональные нарушения.
| Название препарата | Цена, руб. | Стоимость процедуры, руб. |
| Оргалутран (0,25 мг) | 1276 | 1900 |
| Хорагон (5000 МЕ) | 1100 | 1840 |
| Пурегон (300 МЕ) | 1560 | 5800 |
| Гонал (450 МЕ) | 7600 | 9100 |
| Элонва (раствор 150 мкг) | 21 000 | 24 800 |
Источник